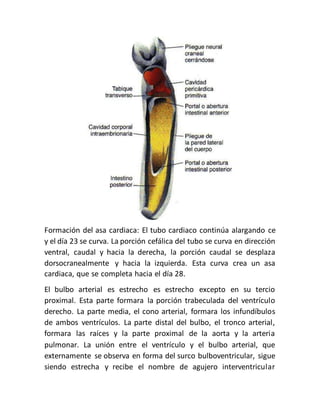
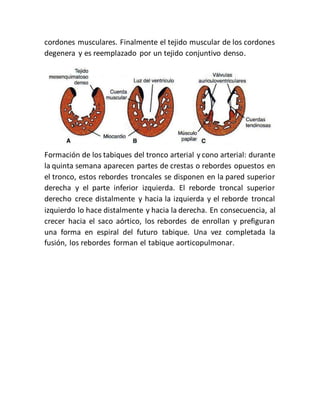
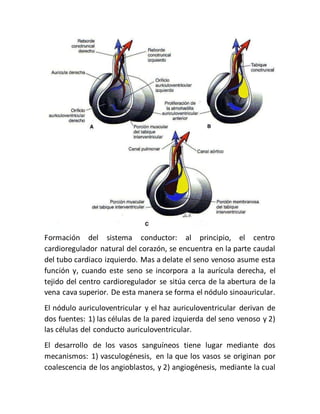
Este documento describe el desarrollo embriológico del tórax y el corazón. Explica que el corazón se forma a partir de células progenitoras que migran hacia la región del tórax en las primeras semanas del desarrollo. Luego se forma un tubo cardiaco primitivo que se curva para formar la asa cardiaca, con regiones que darán lugar a las cavidades cardíacas y grandes vasos. Finalmente, se forman los tabiques entre las cavidades a través de almohadillas endocárdicas, separ