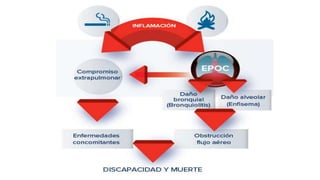
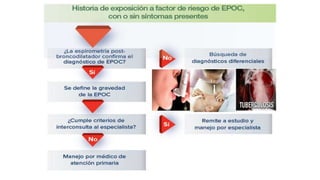
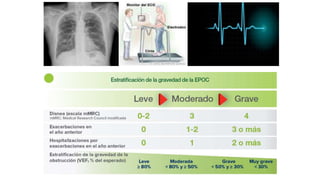
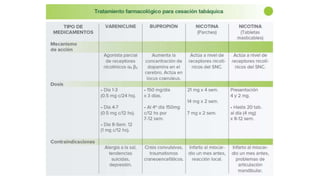
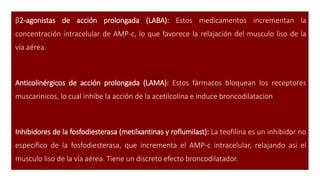
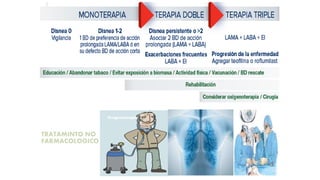
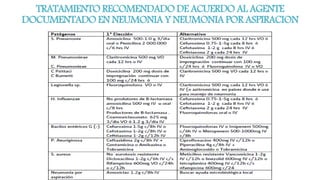
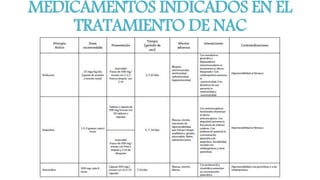
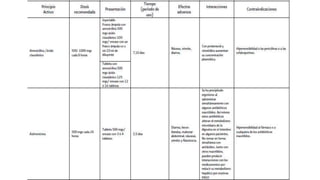
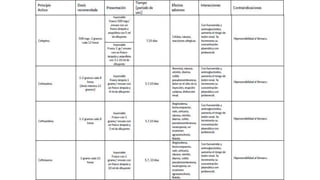
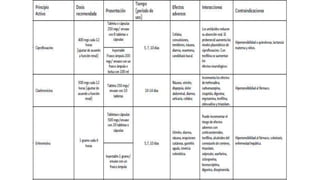
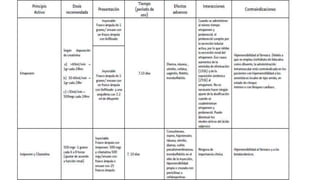
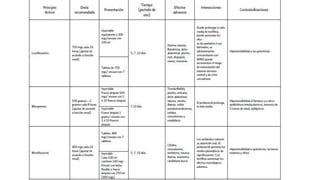
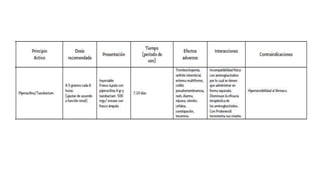
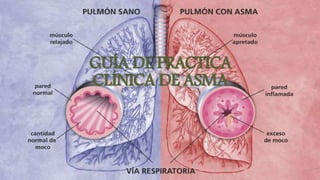
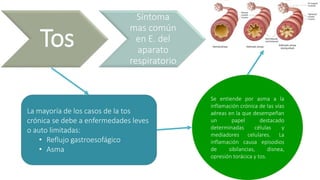
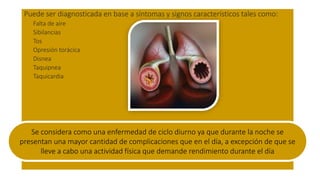
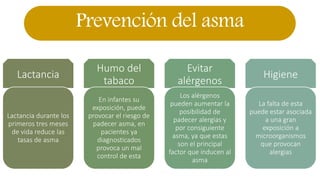
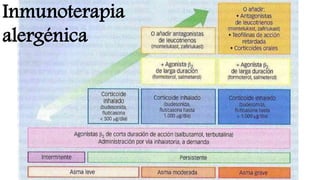
Este documento presenta recomendaciones para el diagnóstico y tratamiento de la Enfermedad Pulmonar Obstructiva Crónica (EPOC) y la neumonía adquirida en la comunidad. Describe la epidemiología, factores de riesgo, patogenia, curso clínico, diagnóstico y tratamiento farmacológico y no farmacológico de la EPOC. También cubre la prevención, diagnóstico, estratificación de la gravedad, tratamiento antimicrobiano empírico y medicamentos indicados para