Espondilodiscitis infecciosa del adulto
- 1. Osteomielitis/Discitis Infecciosa del Adulto Dr. Gamaliel González A. Servicio Ortopedia y Trauma CHMDr.AAM 2014
- 2. Introducción • Espondilodiscitis vertebral fue reconocida como una entidad clínica por Hipócrates y Galeno. • Antes del descubrimiento de los antibióticos, la osteomielitis vertebral en fatal, aproximadamente de 25 por ciento de los pacientes afectados. • La mortalidad es poco frecuente, la morbilidad es común; Además, el retraso en el diagnóstico puede conducir la incapacidad.
- 3. Introducción • Osteomielitis vertebral = Discitis = Espondilodiscitis. • El término espondilitis piógena se refiere a la osteomielitis vertebral o discitis cualquiera. • El espacio del disco, no tiene irrigación sanguínea directa en los adultos. • En casos de cirugía de disco, la infección puede propagarse a la inversa.
- 5. Epidemiología • Es una enfermedad del paciente adulto (>50 años). • Como regla general, la incidencia ajustada por edad aumenta progresivamente con cada década sucesiva de la vida. • 2:1 Hombres : Mujeres. • Desconocida la causa.
- 6. Epidemiología • Es difícil obtener información fiable sobre la incidencia global de la osteomielitis vertebral. • En dos estudios publicados en 1979 y 2001, la incidencia de osteomielitis vertebral se estimó en 1:250.000 y 1:450,000, respectivamente. • Sin embargo, la mayor parte es Las autoridades creen que la incidencia global de la osteomielitis vertebral ha aumentado constantemente en los últimos años por tres principales razones: • El aumento de las tasas de bacteriemias nosocomiales debidas a dispositivos intravasculares y otras formas de instrumentación. • Aumento de la edad de la población • El uso de drogas inyectables
- 7. Los patógenos pueden llegar a los huesos de la columna vertebral por tres vías básicas: Diseminación hematógena desde un sitio lejano o foco de infección La inoculación directa de un trauma o cirugía de la columna Contigua propagación de la infección de los tejidos blandos adyacentes
- 8. Antes se había pensado que la propagación de la infección puede ocurrir a través de las venas vertebrales conocido como plexo de Batson, esta teoría ha sido descartada.
- 9. Diseminación hematógena • Es la vía más común de infección. El mecanismo por el cual las bacterias llegan a las vertebras es complejo. • A diferencia de los huesos largos, cuya médula metafisiaria esta compuesta por tejido fibroso a vascular, las vertebras son ricamente vascularizadas (arteria espinal posterior). • Estos vasos terminan en forma de “sacacorcho”.
- 11. Diseminación hematógena • Inicio de la infección puede ser facilitada por un traumatismo óseo reciente o anterior con alteración de la arquitectura normal. • Las arterias segmentarias que suplen las vértebras normalmente se bifurcan para suministrar dos placas extremas adyacentes de vértebras contiguas. • Así que, osteomielitis vertebral hematógena suele causar la destrucción ósea en dos cuerpos vertebrales adyacentes y el disco intervertebral. • Los cuerpos vertebrales lumbares están implicados con mayor frecuencia, seguido de la frecuencia en el tórax, y las vértebras cervicales en raras ocasiones.
- 12. Otros tipos • Diseminación contigua de la infección de los tejidos puede ocurrir: • la aorta, • el esófago, • los intestinos (son adyacentes a la columna vertebral). • Extensión de la infección, en tales casos, se ve facilitada por la falta de una capa de cartílago circunferencial o de hueso subcondral compacto.
- 13. Microbiología
- 14. Microbiología • El organismo más importante infectante en la osteomielitis vertebral piógena • es el Staphylococcus aureus, que representa más del 50 por ciento de los casos. • Otros microorganismos: • Bacilos entéricos: después de un cateterismo urinario. • Pseudomona y la candida: accesos intravasculares y drogas IV. • Streptococcos B y C: pacientes diabéticos. • Infección por tuberculosis.
- 15. Signos y síntomas • No hay ninguna característica diagnóstica para el dolor de la osteomielitis vertebral. • Dolor columna generalmente comienza de forma insidiosa y progresiva empeora durante varias semanas y, a veces durante varios meses. • En una serie de 64 pacientes con osteomielitis vertebral hematógena, por ejemplo, la duración media de los síntomas fue de 48 ± 40 días. • El dolor es peor de noche, y al inicio mejora con el reposo.
- 16. Los pacientes cuyas infecciones se extienden posteriormente en el espacio epidural se pueden presentar con las características clínicas de un absceso epidural (imagen ). Esto a menudo se compone de una secuencia típica de dolor de espalda, que a menudo es focal y severa, entonces el dolor de la raíz, a continuación, debilidad motora y cambios sensoriales, y, finalmente, la parálisis.
- 17. Examen físico • Sensibilidad Local a la percusión vertebral suave es el signo clínico más confiable; • El examen físico debe incluir la palpación para la distensión vesical, un chequeo por los signos de absceso del psoas (por ejemplo, dolor en el flanco y las limitaciones de y dolor con el movimiento de la cadera), • Una evaluación neurológica cuidadosa de los miembros inferiores.
- 18. Otros estudios • Los estudios de laboratorio. • El recuento de leucocitos puede estar elevada o normal, • Pero más del 80 por ciento de los pacientes tienen elevaciones del VES • El VES, si eleva, puede tener utilidad en el seguimiento de la eficacia de la terapia.
- 19. Diagnostico diferencial • El diagnóstico diferencial de los pacientes que se presentan con dolor de espalda acompañado de fiebre y / o bacteriemia. • Condiciones de la columna vertebral no infecciosas incluyen una fractura por compresión, las lesiones espinales metastásicas o hernia de disco o enfermedad degenerativa de la columna vertebra
- 20. Diagnóstico • El diagnóstico de la osteomielitis vertebral es difícil en algunos pacientes, y relativamente fácil y sencillo en otros. • No es raro que el dolor se atribuye erróneamente a traumatismos menores distante o reciente u otras causas, sobre todo en pacientes que no tienen factores de riesgo para la osteomielitis, • como el uso de drogas inyectables, endocarditis, cirugía previa espinal, la diabetes, el tratamiento con corticosteroides u otros inmunodepresión. En un informe de diez pacientes con lo que se ha llamado la osteomielitis vertebral espontánea, todos habían sido mal diagnosticados y cinco habían sido sometidos a una cirugía innecesaria o radioterapia
- 21. Diagnóstico • Se lleva al mismo teniendo la sospecha + estudios radiológicos, y después se confirma con un aspiración. • Los hemocultivos son positivos en el 50 a 70 por ciento de los pacientes con osteomielitis vertebral.
- 23. Las radiografías simples suelen ser normales cuando se obtienen en las primeras fases de la infección. Los hallazgos típicos en la osteomielitis vertebral consisten en cambios destructivos de dos cuerpos vertebrales contiguos con el colapso del espacio discal. Sin embargo, la destrucción ósea puede no ser aparente durante dos a tres semanas o más después de la aparición de los síntomas
- 24. La tomografía computarizada (TC) muestra los cambios típicos o sugestivos de osteomielitis vertebral antes de que estos cambios son evidentes en las radiografías simples
- 25. La TC también es útil para detectar la presencia de secuestros óseos o Involucra, abscesos de tejidos blandos adyacentes, y en la búsqueda y localización de el enfoque óptimo para una biopsia.
- 26. Resonancia magnética nuclear • La resonancia magnética (RM) es la técnica radiológica más sensible para detectar la osteomielitis vertebral. • La RM también es superior a la TC para la detección de abscesos epidurales. • Anormalidades de MRI compatibles con osteomielitis puede ser visto antes de las radiografías simples se vuelven anormales. • En una revisión de 103 pacientes, la resonancia magnética mostró cambios ya sea típicos o sugestivos de osteomielitis en el 91 por ciento de los pacientes con síntomas de menos de dos semanas de duración y en el 96 por ciento de las personas con síntomas de más de dos semanas de duración.
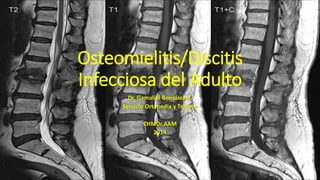
- 27. Hallazgos de la RM típicas en la osteomielitis vertebral • En las imágenes potenciadas en T1, disminución de la intensidad de la señal en los cuerpos vertebrales y disco y pérdida de definición placa terminal.
- 28. Hallazgos de la RM típicas en la osteomielitis vertebral • En las imágenes potenciadas en T2, el aumento de intensidad del disco y con menos frecuencia del cuerpo vertebral
- 29. Hallazgos de la RM típicas en la osteomielitis vertebral Un aumento de la captación del contraste en laresonancia magnética de la columna lumbar (A) muestra aumento de las placas de los extremos y los cuerpos vertebrales (flechas). La imagen B es una vista ampliada de la columna lumbar que muestra la mejora de las placas terminales opuestas y cuerpos vertebrales (flechas).
- 30. Otros estudios • La gammagrafía - estudios isotópicos podrían ser un complemento útil para el diagnóstico, • cuando los cambios radiográficos en las radiografías simples o tomografías computarizadas están ausentes o ambiguos y la sospecha de osteomielitis es alto. • Tales estudios son relativamente sensibles, pero su especificidad para la infección es baja.
- 31. Biopsia La biopsia es generalmente necesario para confirmar la sospecha clínica y / o radiográfica de osteomielitis vertebral. El material de biopsia se puede obtener a través de un procedimiento abierto o por biopsia con aguja guiada por TC. En un estudio de 92 pacientes con osteomielitis vertebral que se sometió a una biopsia, las biopsias abiertas tuvieron un rendimiento microbiológico mayor que las biopsias con aguja (91 frente a 53 por ciento
- 32. Tratamiento • Spp estafilocócica - Si el microorganismo identificado se encuentra para ser un estafilococo que es sensible a meticilina, a continuación, se recomienda el tratamiento con nafcilina u oxacilina (1,5 a 2 g IV cada cuatro horas); si meticilina-resistente, le recomendamos el tratamiento con vancomicina (15 a 20 mg / kg / dosis cada 8 a 12 horas, sin exceder de 2 g por dosis).
- 33. Utilidad de la cirugía • Papel de la cirugía - La cirugía es necesaria en una minoría de pacientes con osteomielitis vertebral. Hay tres indicaciones principales: • La progresión de la enfermedad a pesar de la terapia antimicrobiana adecuada dirigida o empírica. • amenaza o compresión efectiva de la médula espinal debido a un colapso vertebral y / o inestabilidad vertebral. • El drenaje de los abscesos epidurales o paravertebrales.
- 34. En un informe de 42 pacientes con osteomielitis vertebral que requirieron cirugía, 40 tenían una resolución completa de sus déficits sin recidivas después de un procedimiento de dos etapas que incluye el desbridamiento anterior y se colocó injerto seguido de fusiones posteriores tardías. Los pacientes recibieron una media de 14,4 días de antibióticos por vía intravenosa después del desbridamiento anterior y seis semanas de terapia intravenosa después de la instrumentación posterior.
- 35. Pronóstico • La complicación más grave de la osteomielitis vertebral es el deterioro neurológico secundario a cualquiera de la formación de abscesos o colapso óseo. • La mayoría, pero no todos, los pacientes tienen una mejora gradual en el dolor de espalda después de iniciar la terapia, y el dolor por lo general desaparece después de que ocurra la fusión ósea.
- 36. Pronóstico • Factores de riesgo independientes para la muerte o síntomas residuales incluyen: • Compromiso neurológico en el momento del diagnóstico (por ejemplo, debilidad motora, inestabilidad espinal, parálisis) • Adquisición nosocomial de la infección • El retraso en el diagnóstico
- 38. Bibliografía • Hadjipavlou AG, Crow WN, Borowski A, et al. Percutaneous transpedicular discectomy and drainage in pyogenic spondylodiscitis. Am J Orthop (Belle Mead NJ) 1998; 27:188. • Kuklo TR, Potter BK, Bell RS, et al. Single-stage treatment of pyogenic spinal infection with titanium mesh cages. J Spinal Disord Tech 2006; 19:376. • Kowalski TJ, Berbari EF, Huddleston PM, et al. Do follow-up imaging examinations provide useful prognostic information in patients with spine infection? Clin Infect Dis 2006; 43:172. • McHenry MC, Easley KA, Locker GA. Vertebral osteomyelitis: long-term outcome for 253 patients from 7 Cleveland-area hospitals. Clin Infect Dis 2002; 34:1342.
Notas del editor
- Como el espacio de disco no tiene suministro de sangre directa en adultos, este espacio es secundariamente involucrado cuando una infección hematógena se extiende al hueso y posteriormente se extiende al espacio de disco intervertebral adyacente
- PubMed. TI. THE FUNCTION OF THE VERTEBRAL VEINS AND THEIR ROLE IN THE SPREAD OF METASTASES. AU Batson OV SO Ann Surg. 1940;112(1):138. PubMed. TI. Osteomyelitis as a complication in urology; with special reference to the paravertebral venous plexus. AU HENRIQUES CQ SO Br J Surg. 1958;46(195):19. AD PMID 13572813
- Unlike long bones whose metaphyseal marrow cavity is composed of relatively avascular adipose tissue, vertebral bone in adults has abundant, highly vascular marrow with a sluggish but high-volume blood flow via nutrient vessels of the posterior spinal artery
- Posterior extension can lead to epidural and subdural abscesses or even meningitis, while anterior or lateral extension can lead to paravertebral, retropharyngeal, mediastinal, subphrenic, retroperitoneal, or psoas abscesses. Thoracic vertebral infections can also extend into the pleural space to produce an empiema. Infection occasionally arises in spinal elements other than the vertebral bodies. These include the posterior processes, the facet joints and rarely the odontoid process
- A T2 weighted image of the lumbar spine (A) shows an epidural abscess (arrow) extending from the abnormal disc space between L1 and L2 (arrowhead). There is increased signal in the disc. Image B is a magnified view and shows the epidural abscess (arrow) and an abnormal, high intensity disc (arrowhead). The patient received an epidural injection two weeks prior to presentation.
- Esto con frecuencia se acompaña de disminución de vuelta movilidad y / o espasmo protector de los músculos cercanos. En raras ocasiones, hay una masa visible o incluso deformidad de la columna.
- Osteomielitis vertebral es generalmente la primera sospecha sobre la base de las características clínicas y los hallazgos radiográficos de exploración y / o radionúclidos anormales; a continuación, por lo general se confirmó por aspiración del espacio de disco intervertebral infectada (discitis) o hueso vertebral.
- A lateral x-ray of the cervical spine shows bony destruction of C4 (arrow) and C5 (arrowhead) with kyphosis. Image B is a T1 weighted MRI sequence with fat saturation following gadolinium and shows enhancement of C4 and C5 (arrows) and their posterior elements (arrowhead).
