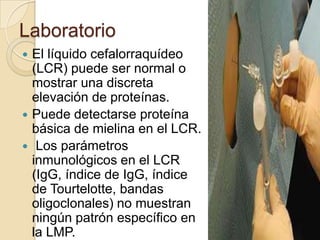
La leucoencefalopatía multifocal progresiva (PML) es un trastorno neurológico raro asociado con el VIH, causado por el virus JC, que provoca desmielinización en pacientes inmunodeprimidos. Se presenta con síntomas neurológicos progresivos, como deterioro cognitivo y alteraciones motoras, y el diagnóstico se realiza mediante métodos de imagen y análisis del líquido cefalorraquídeo. A pesar de los tratamientos antirretrovirales, el pronóstico es generalmente grave, con una supervivencia promedio de cuatro meses, aunque algunos pacientes pueden experimentar mejoría.