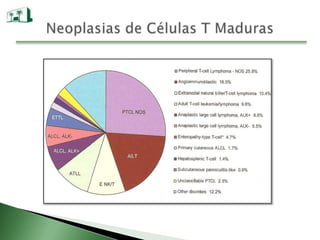
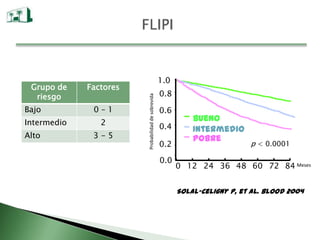
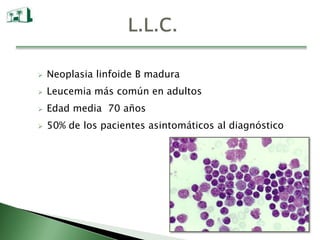
Este documento describe la leucemia linfocítica crónica (LLC), una neoplasia linfocítica B madura. La LLC se caracteriza por la acumulación de linfocitos B clonales en la sangre periférica, médula ósea y ganglios linfáticos. La LLC tiene una presentación variable y su pronóstico depende de factores como el estadio, marcadores biológicos y comorbilidades del paciente. El tratamiento de la LLC también varía dependiendo del grupo de riesgo del paciente.