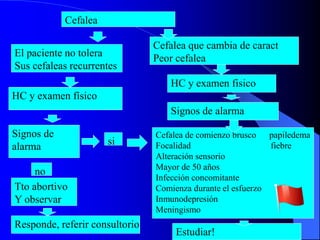
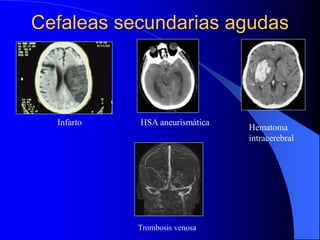
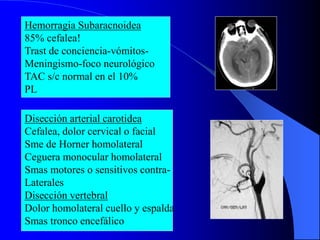
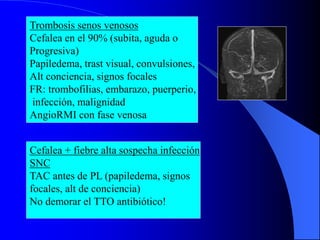
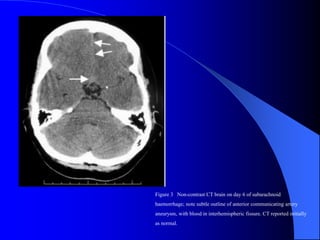
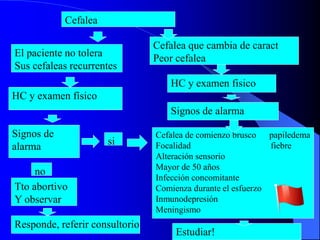
El documento describe las cefaleas que se presentan en la guardia, clasificándolas en primarias y secundarias. Explica que las primarias son más frecuentes, representando el 70-80% de los casos, mientras que las secundarias, aunque menos comunes, pueden ser graves e incluyen hemorragias, tumores y meningitis. Resalta la importancia de realizar un interrogatorio y examen físico detallados para identificar signos de alarma que sugieran una causa secundaria que requiera estudios de imagen o tratamiento especí