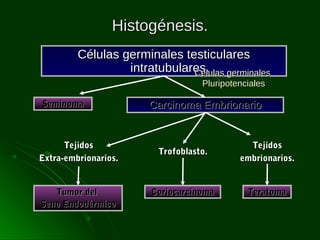
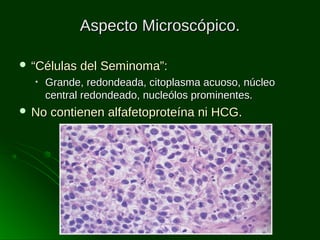
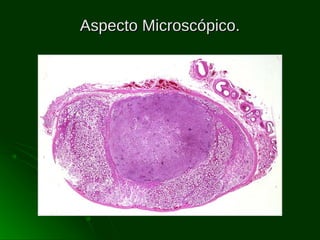
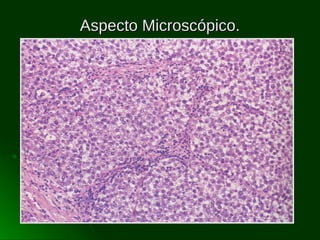
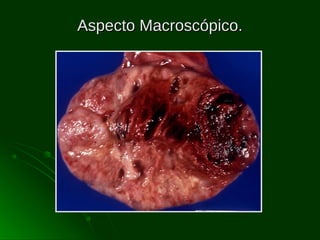
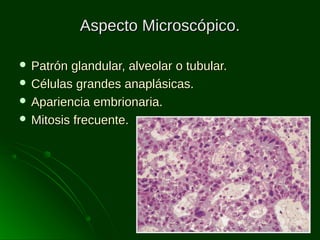
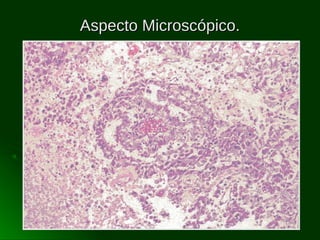
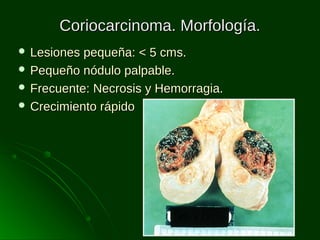
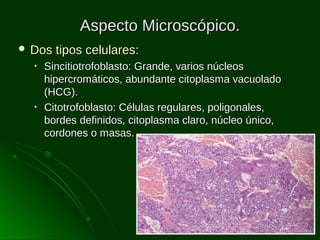
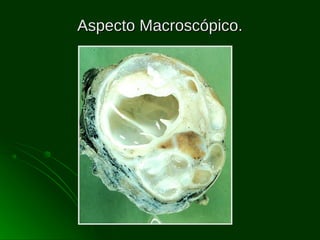
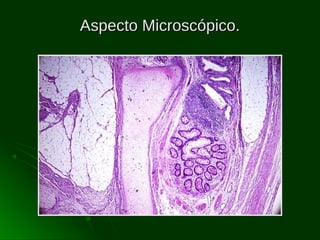
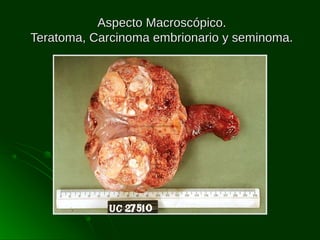
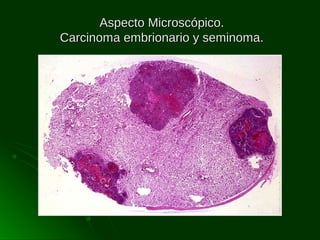
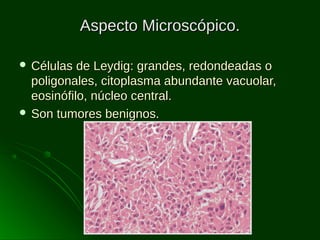
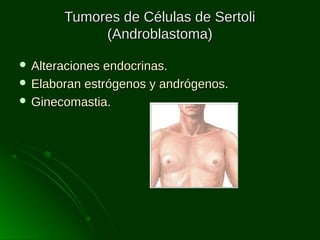
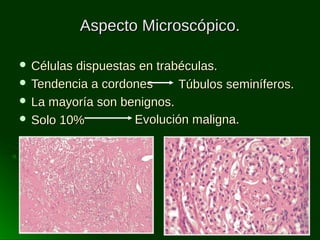
Este documento describe los diferentes tipos de tumores testiculares, incluyendo tumores germinales como seminoma, carcinoma embrionario, tumor del seno endodérmico, coriocarcinoma y teratoma, así como tumores no germinales de los cordones sexuales. Explica su incidencia, histogénesis, clasificación, características morfológicas, marcadores biológicos, estadificación y tratamiento.