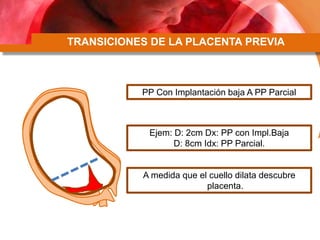
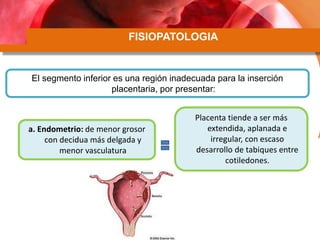
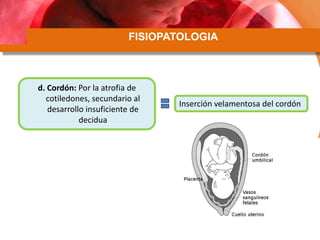
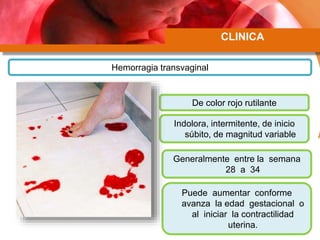
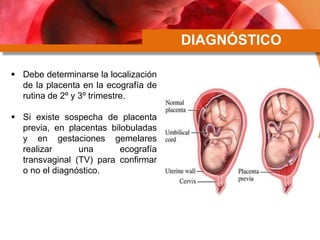
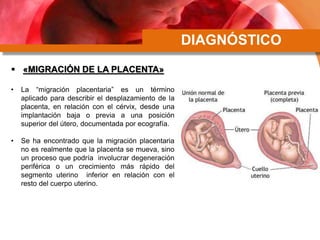
Este documento describe la placenta previa, una condición en la que la placenta se implanta parcial o completamente sobre el cuello uterino. Explica las clasificaciones y factores de riesgo, así como el diagnóstico y manejo clínico. Las mujeres con placenta previa pueden ser asintomáticas, requerir manejo ambulatorio o terminación de la gestación, dependiendo de la edad gestacional, sangrado y grado de placenta previa.