shock neurogenico.pptx
•Descargar como PPTX, PDF•
1 recomendación•690 vistas
shock neurogenico shock neurogenico shock neurogenico shock neurogenico shock neurogenico shock neurogenico
Denunciar
Compartir
Denunciar
Compartir
Recomendados
Choque Cardiogénico

Presentación sobre choque cardiogénico. Definición, criterios diagnósticos, etiología, cuadro clínico y tratamiento.
Choque Distributivo / Shock Distributivo

Definición, Etiologia, Fisiopatologia, Sintomas, Tratamiento.
Shock Anafilactico
Shock Séptico
Shock Neurogenico
Encefalopatia hipertensiva

Mediante esta presentación se busca educar acerca de una de las enfermedades silenciosas y una de las mas mortales
Estado hiperosmolar no cetósico

Tomada del libro de endocrinologia de Dorantes texto base para la Facultad de Medicina de la UNAM
Recomendados
Choque Cardiogénico

Presentación sobre choque cardiogénico. Definición, criterios diagnósticos, etiología, cuadro clínico y tratamiento.
Choque Distributivo / Shock Distributivo

Definición, Etiologia, Fisiopatologia, Sintomas, Tratamiento.
Shock Anafilactico
Shock Séptico
Shock Neurogenico
Encefalopatia hipertensiva

Mediante esta presentación se busca educar acerca de una de las enfermedades silenciosas y una de las mas mortales
Estado hiperosmolar no cetósico

Tomada del libro de endocrinologia de Dorantes texto base para la Facultad de Medicina de la UNAM
Shock cardiogenico

Shock cardiogenico
Se define como un trastorno caracterizado por una disminución del gasto cardiaco que va a generar una hipoperfusión tisular debida principalmente a IAM
Iv.7. shock obstructivo

Anestesiología, medicina crítica y emergencias
El shock y la respuesta a la agresión
Shock obstructivo
Iv.6. shock hipovolemico

Anestesiología, medicina crítica y emergencias
El shock y la respuesta a la agresión
Shock hipovolémico
El electrocardiograma en la cardiopatía isquémica

tipos de cardiopatias y su vista en el electrocardiograma
Tromboembolia pulmonar (TEP)

La tromboembolia pulmonar (TEP) es una situación clínico- patológica desencadenada por la obstrucción arterial pulmonar por causa de un trombo desarrollado in situ o de otro material procedente del sistema venoso. De ello resulta un defecto de oxígeno en los pulmones. Es una de las principales emergencias médicas. Se trata de una enfermedad potencialmente mortal; el diagnóstico no es fácil, pues a menudo existen pocos signos que puedan orientar al médico. Más del 70% de los pacientes con TEP presentan trombosis venosa profunda (TVP), aunque los trombos no sean detectables clínicamente. Por otra parte, aproximadamente el 50% de pacientes con TVP desarrollan TEP, con gran frecuencia asintomáticos.
Iv.8. shock neurogenico

Anestesiología, medicina crítica y emergencias
El shock y la respuesta a la agresión
Shock neurogénico
Acido tranexámico en shock séptico postraumático

Sesión Clínica Intercentros de la Unidad de Gestión Clínica Provincial de Farmacia de Granada-curso 2012-2013
(2021-03-18) INSUFICIENCIA CARDIACA (PPT)

La insuficiencia cardiaca es un síndrome clínico resultado de la anomalía de la estructura o función del corazón. Se trata de uno de los motivos frecuentes de consulta tanto en urgencias como en atención primaria ya que presenta una prevalencia del 1-2% en la población adulta, siendo una patología que conllevada elevada morbi-mortalidad. En esta sesión abordaremos su manejo terapéutico tanto en la aproximación desde la consulta de primaria como en los casos de descompensación aguda que requieren atención urgente hospitalaria.
Ix.6. hipertension intracraneal

Anestesiología, medicina crítica y emergencias.
El Cerebro
Hipertensión intracraneal
Tromboembolismo Pulmonar (TEP)

Presentación sobre tromboembolismo pulmonar.
Definición, fisiopatología, causas, cuadro clínico, tablas diagnósticas, diagnostico y tratamiento de acuerdo a las Guías de cardiología Europeas 2014.
Más contenido relacionado
La actualidad más candente
Shock cardiogenico

Shock cardiogenico
Se define como un trastorno caracterizado por una disminución del gasto cardiaco que va a generar una hipoperfusión tisular debida principalmente a IAM
Iv.7. shock obstructivo

Anestesiología, medicina crítica y emergencias
El shock y la respuesta a la agresión
Shock obstructivo
Iv.6. shock hipovolemico

Anestesiología, medicina crítica y emergencias
El shock y la respuesta a la agresión
Shock hipovolémico
El electrocardiograma en la cardiopatía isquémica

tipos de cardiopatias y su vista en el electrocardiograma
Tromboembolia pulmonar (TEP)

La tromboembolia pulmonar (TEP) es una situación clínico- patológica desencadenada por la obstrucción arterial pulmonar por causa de un trombo desarrollado in situ o de otro material procedente del sistema venoso. De ello resulta un defecto de oxígeno en los pulmones. Es una de las principales emergencias médicas. Se trata de una enfermedad potencialmente mortal; el diagnóstico no es fácil, pues a menudo existen pocos signos que puedan orientar al médico. Más del 70% de los pacientes con TEP presentan trombosis venosa profunda (TVP), aunque los trombos no sean detectables clínicamente. Por otra parte, aproximadamente el 50% de pacientes con TVP desarrollan TEP, con gran frecuencia asintomáticos.
Iv.8. shock neurogenico

Anestesiología, medicina crítica y emergencias
El shock y la respuesta a la agresión
Shock neurogénico
Acido tranexámico en shock séptico postraumático

Sesión Clínica Intercentros de la Unidad de Gestión Clínica Provincial de Farmacia de Granada-curso 2012-2013
(2021-03-18) INSUFICIENCIA CARDIACA (PPT)

La insuficiencia cardiaca es un síndrome clínico resultado de la anomalía de la estructura o función del corazón. Se trata de uno de los motivos frecuentes de consulta tanto en urgencias como en atención primaria ya que presenta una prevalencia del 1-2% en la población adulta, siendo una patología que conllevada elevada morbi-mortalidad. En esta sesión abordaremos su manejo terapéutico tanto en la aproximación desde la consulta de primaria como en los casos de descompensación aguda que requieren atención urgente hospitalaria.
Ix.6. hipertension intracraneal

Anestesiología, medicina crítica y emergencias.
El Cerebro
Hipertensión intracraneal
Tromboembolismo Pulmonar (TEP)

Presentación sobre tromboembolismo pulmonar.
Definición, fisiopatología, causas, cuadro clínico, tablas diagnósticas, diagnostico y tratamiento de acuerdo a las Guías de cardiología Europeas 2014.
La actualidad más candente (20)
Similar a shock neurogenico.pptx
EXPOSICION MANEJO DEL SHOCK EN URGENCIAS

EXPOSICION MANEJO DEL SHOCK EN URGENCIAS EXPOSICION MANEJO DEL SHOCK EN URGENCIAS EXPOSICION MANEJO DEL SHOCK EN URGENCIAS EXPOSICION MANEJO DEL SHOCK EN URGENCIAS EXPOSICION MANEJO DEL SHOCK EN URGENCIAS EXPOSICION MANEJO DEL SHOCK EN URGENCIAS EXPOSICION MANEJO DEL SHOCK EN URGENCIAS
Valvulopatias Fisiopato y semiologia

Valvulopatías, fisiopatología y semiología... con tips porporcionados por el Prof. Rafael Perez García en clases jeje
HCM - Nosografia - Sindrome De Hipertension Endocraneana

Hospital Central de Maracay
Universidad de Carabobo
Medicina Interna
Dr Carmelo Gallardo
Similar a shock neurogenico.pptx (20)
Atencion inmediata al recien nacido asfixiado - CICAT-SALUD

Atencion inmediata al recien nacido asfixiado - CICAT-SALUD
HCM - Nosografia - Sindrome De Hipertension Endocraneana

HCM - Nosografia - Sindrome De Hipertension Endocraneana
Más de DanielLuisMelndezCho1
SEMINARIO DE TESIS 09.pptx

INTERPRETASCION DE GRAFICOS Y TABLAS
INTERPRETASCION DE GRAFICOS Y TABLAS
INTERPRETASCION DE GRAFICOS Y TABLAS
INTERPRETASCION DE GRAFICOS Y TABLAS
INTERPRETASCION DE GRAFICOS Y TABLASINTERPRETASCION DE GRAFICOS Y TABLASINTERPRETASCION DE GRAFICOS Y TABLASINTERPRETASCION DE GRAFICOS Y TABLASINTERPRETASCION DE GRAFICOS Y TABLASINTERPRETASCION DE GRAFICOS Y TABLAS
INTERPRETASCION DE GRAFICOS Y TABLAS
INTERPRETASCION DE GRAFICOS Y TABLASINTERPRETASCION DE GRAFICOS Y TABLAS
INTERPRETASCION DE GRAFICOS Y TABLASINTERPRETASCION DE GRAFICOS Y TABLASINTERPRETASCION DE GRAFICOS Y TABLAS
INTERPRETASCION DE GRAFICOS Y TABLAS
INTERPRETASCION DE GRAFICOS Y TABLAS
CUERPO EXTRAÑO EN OÍDO DANIEL LUIS MELÉNDEZ CHOQUE 2018-123005.pptx

CUERPO EXTRAÑO
CUERPO EXTRAÑO
CUERPO EXTRAÑO
CUERPO EXTRAÑO
CUERPO EXTRAÑO
CUERPO EXTRAÑO
CUERPO EXTRAÑO
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
OTORRINOLARINGOLOGÍA
PROTESIS MIEMBRO INFERIOR

PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIORPROTESIS MIEMBRO INFERIORPROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIORPROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIORV
PROTESIS MIEMBRO INFERIOR
PROTESIS MIEMBRO INFERIOR
oms.pptx

OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSAOTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
OTITIS MEDIA SEROSA
epidemiologiatosferina semana

semana epidemiologica
semana epidemiologicasemana epidemiologicasemana epidemiologicasemana epidemiologica
semana epidemiologica
semana epidemiologica
semana epidemiologica
semana epidemiologica
semana epidemiologica
semana epidemiologica
semana epidemiologica
semana epidemiologica
NEUMOMEDIASTINO.pptx

NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINOV
NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINOV
NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINOV
NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINOV
NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINOVNEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINOVNEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINO
NEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINONEUMOMEDIASTINOV
Más de DanielLuisMelndezCho1 (7)
CUERPO EXTRAÑO EN OÍDO DANIEL LUIS MELÉNDEZ CHOQUE 2018-123005.pptx

CUERPO EXTRAÑO EN OÍDO DANIEL LUIS MELÉNDEZ CHOQUE 2018-123005.pptx
Último
La Menopausia es la edad en la que se presenta la última menstruación espontánea

La Menopausia es la edad en la que se presenta la última menstruación espontánea
(2024-30-05) Consejos para sobrevivir a una guardia de traumatología (doc).docx

(2024-30-05) Consejos para sobrevivir a una guardia de traumatología (doc).docxUDMAFyC SECTOR ZARAGOZA II
.Edadismo; afectos y efectos. Por un pacto intergeneracional

Presentación utilizada en la conferencia impartida en el X Congreso Nacional de Médicos y Médicas Jubiladas, bajo el título: "Edadismo: afectos y efectos. Por un pacto intergeneracional".
Carta de derechos de seguridad del paciente.pdf

En el marco de la Sexta Cumbre Ministerial Mundial sobre Seguridad del Paciente celebrada en Santiago de Chile en el mes de abril de 2024 se ha dado a conocer la primera Carta de Derechos de Seguridad de Paciente, a nivel mundial, a iniciativa de la Organización Mundial de la Salud (OMS).
Los objetivos del nuevo documento pasan por los siguientes aspectos clave: afirmar la seguridad del paciente como un derecho fundamental del paciente, para todos, en todas partes; identificar los derechos clave de seguridad del paciente que los trabajadores de salud y los líderes sanitarios deben defender para planificar, diseñar y prestar servicios de salud seguros; promover una cultura de seguridad, equidad, transparencia y rendición de cuentas dentro de los sistemas de salud; empoderar a los pacientes para que participen activamente en su propia atención como socios y para hacer valer su derecho a una atención segura; apoyar el desarrollo e implementación de políticas, procedimientos y mejores prácticas que fortalezcan la seguridad del paciente; y reconocer la seguridad del paciente como un componente integral del derecho a la salud; proporcionar orientación sobre la interacción entre el paciente y el sistema de salud en todo el espectro de servicios de salud, incluidos los cuidados de promoción, protección, prevención, curación, rehabilitación y paliativos; reconocer la importancia de involucrar y empoderar a las familias y los cuidadores en los procesos de atención médica y los sistemas de salud a nivel nacional, subnacional y comunitario.
Y ello porque la seguridad del paciente responde al primer principio fundamental de la atención sanitaria: “No hacer daño” (Primum non nocere). Y esto enlaza con la importancia de la prevención cuaternaria, pues cabe no olvidar que uno de los principales agentes de daño somos los propios profesionales sanitarios, por lo que hay que prevenirse del exceso de diagnóstico, tratamiento y prevención sanitaria.
Compartimos el documento abajo, estos son los 10 derechos fundamentales de seguridad del paciente descritos en la Carta:
1. Atención oportuna, eficaz y adecuada
2. Procesos y prácticas seguras de atención de salud
3. Trabajadores de salud calificados y competentes
4. Productos médicos seguros y su uso seguro y racional
5. Instalaciones de atención médica seguras y protegidas
6. Dignidad, respeto, no discriminación, privacidad y confidencialidad
7. Información, educación y toma de decisiones apoyada
8. Acceder a registros médicos
9. Ser escuchado y resolución justa
10. Compromiso del paciente y la familia
Que así sea. Y el compromiso pase del escrito a la realidad.
Pòster "La vivencia subjectiva de los usuarios que forman parte del programa ...

Pòster "La vivencia subjectiva de los usuarios que forman parte del programa ...Badalona Serveis Assistencials
Pòster presentat per la resident psicòloga clínica Blanca Solà al XXIII Congreso Nacional i IV Internacional de la Sociedad Española de Psicología Clínica - ANPIR, celebrat del 23 al 25 de maig a Cadis sota el títol "Calidad, derechos y comunidad: surcando los mares de la especialidad".ureteroscopia tecnica , historia , complicaiones

descripción detallada sobre ureteroscopio la historia mas relevannte , el avance tecnológico , el tipo de técnicas , el manejo , tipo de complicaciones Procedimiento durante el cual se usa un ureteroscopio para observar el interior del uréter (tubo que conecta la vejiga con el riñón) y la pelvis renal (parte del riñón donde se acumula la orina y se dirige hacia el uréter). El ureteroscopio es un instrumento delgado en forma de tubo con una luz y una lente para observar. En ocasiones también tiene una herramienta para extraer tejido que se observa al microscopio para determinar si hay signos de enfermedad. Durante el procedimiento, se hace pasar el ureteroscopio a través de la uretra hacia la vejiga, y luego por el uréter hasta la pelvis renal. La uroteroscopia se usa para encontrar cáncer o bultos anormales en el uréter o la pelvis renal, y para tratar cálculos en los riñones o en el uréter.Una ureteroscopia es un procedimiento en el que se usa un ureteroscopio (instrumento delgado en forma de tubo con una luz y una lente para observar) para ver el interior del uréter y la pelvis renal, y verificar si hay áreas anormales. El ureteroscopio se inserta a través de la uretra hacia la vejiga, el uréter y la pelvis renal.Una vez que esté bajo los efectos de la anestesia, el médico introduce un instrumento similar a un telescopio, llamado ureteroscopio, a través de la abertura de las vías urinarias y hacia la vejiga; esto significa que no se realizan cortes quirúrgicos ni incisiones. El médico usa el endoscopio para analizar las vías urinarias, incluidos los riñones, los uréteres y la vejiga, y luego localiza el cálculo renal y lo rompe usando energía láser o retira el cálculo con un dispositivo similar a una cesta.Náuseas y vómitos ocasionales.
Dolor en los riñones, el abdomen, la espalda y a los lados del cuerpo en las primeras 24 a 48 horas. Pain may increase when you urinate. Tome los medicamentos según lo prescriba el médico.
Sangre en la orina. El color puede variar de rosa claro a rojizo y, a veces incluso puede tener un tono marrón, pero usted debería ser capaz de ver a través de ella
. (Los medicamentos que alivian la sensación de ardor durante la orina a veces pueden hacer que su color cambie a naranja o azul). Si el sangrado aumenta considerablemente, llame a su médico de inmediato o acuda al servicio de urgencias para que lo examinen.
Una sensación de saciedad y una constante necesidad de orinar (tenesmo vesical y polaquiuria).
Una sensación de quemazón al orinar o moverse.
Espasmos musculares en la vejiga.Desde la aplicación del primer cistoscopio
en 1876 por Max Nitze hasta la actualidad, los
avances en la tecnología óptica, las mejoras técnicas
y los nuevos diseños de endoscopios han permitido
la visualización completa del árbol urinario. Aunque
se atribuye a Young en 1912 la primera exploración
endoscópica del uréter (2), esta no fue realizada ru-
tinariamente hasta 1977-79 por Goodman (3) y por
Lyon (4). Las técnicas iniciales de Lyon
DIFERENCIAS ENTRE POSESIÓN DEMONÍACA Y ENFERMEDAD PSIQUIÁTRICA.pdf

Libro del Padre César Augusto Calderón Caicedo sacerdote Exorcista colombiano. Donde explica y comparte sus experiencias como especialista en posesiones y demologia.
Módulo III, Tema 9: Parásitos Oportunistas y Parasitosis Emergentes

Universidad de Carabobo - Facultad de Ciencias de la Salud sede Carabobo - Bioanálisis. Parasitología. Módulo III, Tema 9: Parásitos Oportunistas y Parasitosis Emergentes.
Último (20)
La Menopausia es la edad en la que se presenta la última menstruación espontánea

La Menopausia es la edad en la que se presenta la última menstruación espontánea
ACV Resumen Internado.pptx-Practica internado extrahospitalario

ACV Resumen Internado.pptx-Practica internado extrahospitalario
(2024-30-05) Consejos para sobrevivir a una guardia de traumatología (doc).docx

(2024-30-05) Consejos para sobrevivir a una guardia de traumatología (doc).docx
Caso Complejo AP Intervención Multidimensional atención primaria

Caso Complejo AP Intervención Multidimensional atención primaria
Edadismo; afectos y efectos. Por un pacto intergeneracional

Edadismo; afectos y efectos. Por un pacto intergeneracional
Transaminacion y desaminacion en el ciclo de krebs

Transaminacion y desaminacion en el ciclo de krebs
Vagotomías, piloroplastias, cierre de muñón duodenal.pptx

Vagotomías, piloroplastias, cierre de muñón duodenal.pptx
Pòster "La vivencia subjectiva de los usuarios que forman parte del programa ...

Pòster "La vivencia subjectiva de los usuarios que forman parte del programa ...
(2024-05-21). Doctor, estoy embarazada ¿y ahora qué? (PPT)

(2024-05-21). Doctor, estoy embarazada ¿y ahora qué? (PPT)
DIFERENCIAS ENTRE POSESIÓN DEMONÍACA Y ENFERMEDAD PSIQUIÁTRICA.pdf

DIFERENCIAS ENTRE POSESIÓN DEMONÍACA Y ENFERMEDAD PSIQUIÁTRICA.pdf
Módulo III, Tema 9: Parásitos Oportunistas y Parasitosis Emergentes

Módulo III, Tema 9: Parásitos Oportunistas y Parasitosis Emergentes
shock neurogenico.pptx
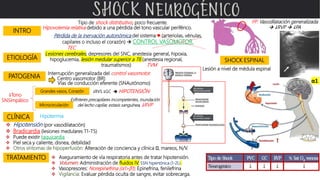
- 1. Tipo de shock distributivo, poco frecuente. FP: Vasodilatación generalizada ↓RVP ↓PA INTRO Hipovolemia relativa debido a una pérdida del tono vascular periférico. Pérdida de la inervación autonómica del sistema ♥ (arteriolas, vénulas, capilares o incluso el corazón) CONTROL VASOMOTOR. ETIOLOGÍA Lesiones cerebrales, depresores del SNC, anestesia general, hipoxia, hipoglucemia, lesión medular superior a T6 (anestesia regional, traumatismos) TEC TVM SHOCK ESPINAL PATOGENIA Interrupción generalizada del control vasomotor. Centro vasomotor (BR) Vías de conducción eferente (SNAutónomo) α1 ↓Tono SNSimpático Grandes vasos, Corazón Microcirculación ↓RVS ↓GC HIPOTENSIÓN Esfínteres precapilares incompetentes, inundación del lecho capilar, estasis sanguínea, ↓RVP CLÍNICA Hipotensión (por vasodilatación) Bradicardia (lesiones medulares T1-T5) Puede existir taquicardia Piel seca y caliente, disnea, debilidad Otros síntomas de hipoperfusión: Alteración de conciencia y clínica 🧠, mareos, N/V. TRATAMIENTO Aseguramiento de vía respiratoria antes de tratar hipotensión. Volumen: Administración de fluidos IV. SSN hipertónica (1-2L) Vasopresores: Norepinefrina (α1>β1). Epinefrina, fenilefrina Vigilancia: Evaluar pérdida oculta de sangre, evitar sobrecarga. Lesión a nivel de médula espinal Hipotermia
- 2. Tipo de shock distributivo, poco frecuente. FP: Vasodilatación generalizada ↓RVP ↓PA INTRO Hipovolemia relativa debido a una pérdida del tono vascular periférico. Pérdida de la inervación autonómica del sistema ♥ (arteriolas, vénulas, capilares o incluso el corazón) CONTROL VASOMOTOR. ETIOLOGÍA Lesiones cerebrales, depresores del SNC, anestesia general, hipoxia, hipoglucemia, lesión medular superior a T6 (anestesia regional, traumatismos) TEC TVM SHOCK ESPINAL PATOGENIA Interrupción generalizada del control vasomotor. Centro vasomotor (BR) Vías de conducción eferente (SNAutónomo) ↓Tono SNSimpático Grandes vasos, Corazón Microcirculación ↓RVS ↓GC HIPOTENSIÓN Esfínteres precapilares incompetentes, inundación del lecho capilar, estasis sanguínea, ↓RVP CLÍNICA Hipotensión (por vasodilatación) Bradicardia (lesiones medulares T1-T5) Puede existir taquicardia Piel seca y caliente, disnea, debilidad Otros síntomas de hipoperfusión: Alteración de conciencia y clínica 🧠, mareos, N/V. TRATAMIENTO Aseguramiento de vía respiratoria antes de tratar hipotensión. Volumen: Administración de fluidos IV. SSN hipertónica (1-2L) Vasopresores: Norepinefrina (α1>β1). Epinefrina, fenilefrina Vigilancia: Evaluar pérdida oculta de sangre, evitar sobrecarga. Lesión a nivel de médula espinal Hipotermia Identificación del contexto del paciente que sugiera posible lesión medular Adecuada inmovilización con collar cervical rígido y tabla espinal. OBJETIVOS T°c >35°C [Na] 135-155mmol/L Diuresis 30cc/h o + [Glu] 0.9-1.2g/dl Umbral de transfusiones: 9g/dl COMPLICACIONES Disrreflexia, hipotensión ortostátic TEV, retención urinaria, íleo, siringomielia. 20ml/kg
- 3. Niño, 9 años, ingresado a urgencias. Signos y síntomas principales: Síncope. Exposición: Partido de fútbol en el cual presentó síncope. EF: Desorientado, mirada perdida, no responde a estímulos verbales, letárgico a estímulos dolorosos. Decoloración azulada en región peribucal y MMSS. Signos vitales: FC 54lpm PA 76/60mmHg FR 18rpm "En una jugada, niño cae boca hacia abajo, otros compañeros caen encima de él, lastimándole la espalda", el niño decide continuar el partido. ¿En qué pensaríamos? Posible lesión medular (nivel cervical, nivel torácico) Shock espinal (shock neurogénico) Interrumpe inervación de vasos sanguíneos y corazón ¿Cómo explicaríamos? Lesión medular (por compresión) inflamación medular Isquemia medular Pérdida de señales de SNSimpático Pérdida tono VC periférico VD mantenida Hipotensión + Bradicardia + Alt. Sensorio en el contexto de una situación de muy posible lesión medular ¿Cómo manejamos? Acostado boca abajo Oxigenación Líquidos IV + Vasopresores (norepinefrina) Simpaticomiméticos (atropina) SHOCK NEUROGÉNICO Etiología: Distributivo Evolución: Descompensado Presentación clínica: Neurógeno Fisiopatología: Hiperdinámico e hipodinámico