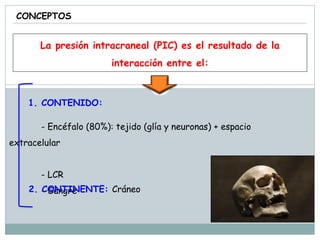
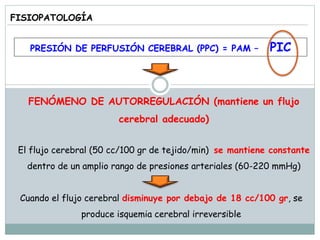
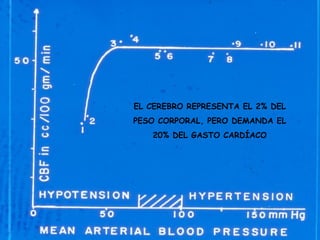
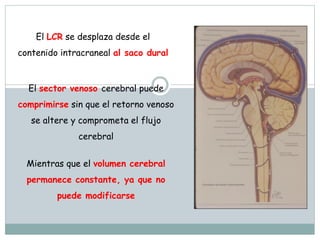
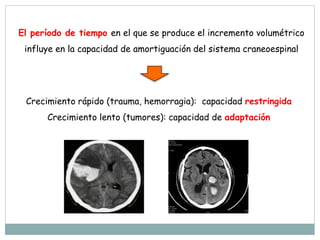
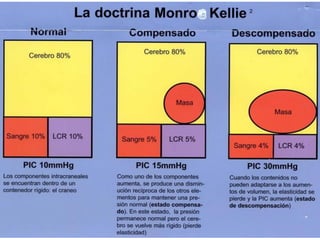
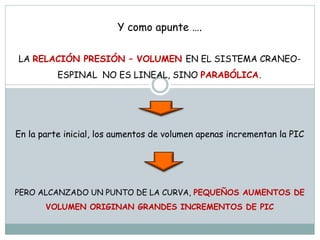
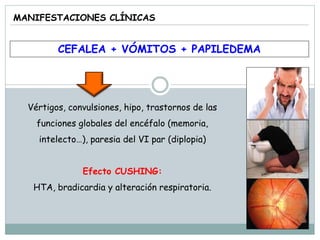
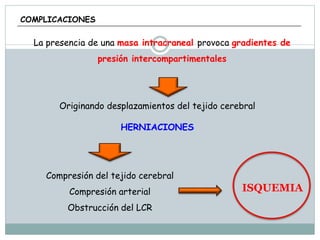
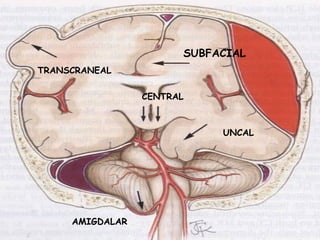
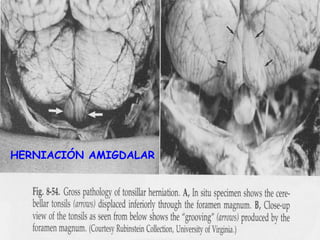
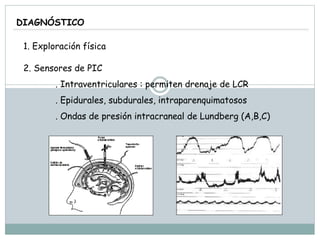
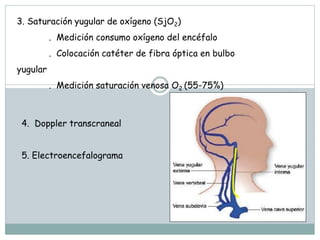
La señora del box 2 sufre una hipertensión intracraneal tras una cirugía cerebral. El residente Juan no revisa a la paciente a tiempo pese a las advertencias de la enfermera sobre su empeoramiento, lo que lleva a que la paciente sufra una parada cardiorrespiratoria. Este incidente pudo haberse evitado con un seguimiento y tratamiento más rápido por parte del residente.