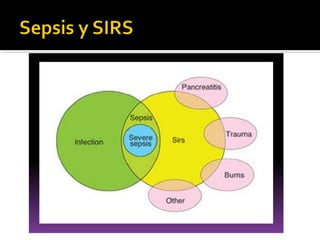
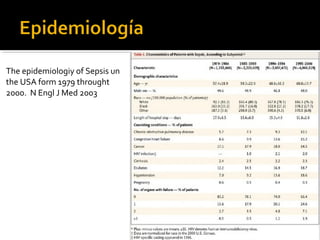
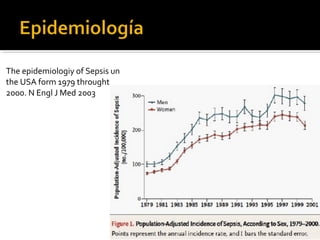
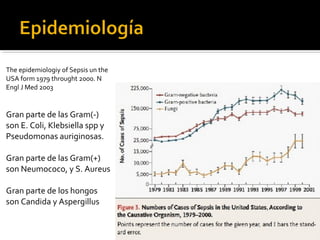
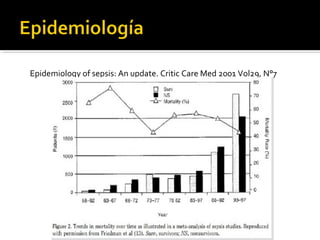
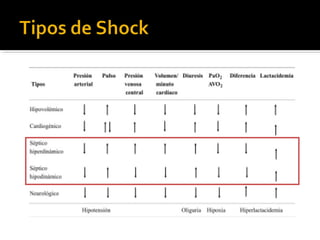
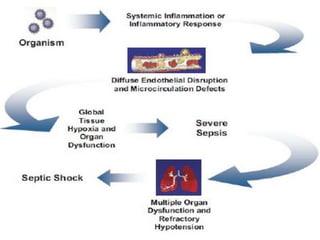
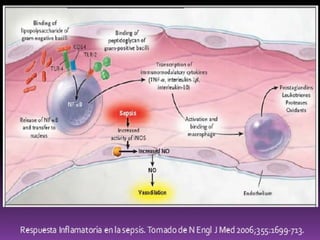
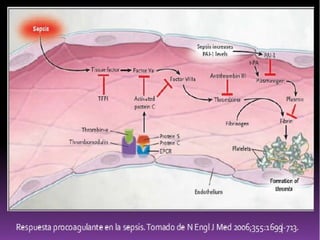
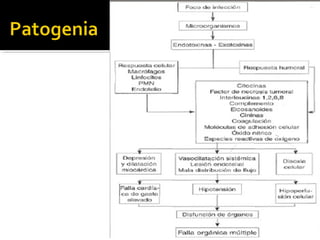
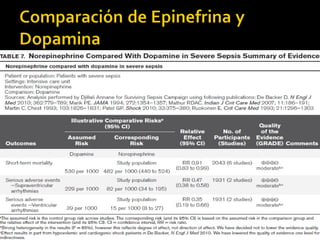
Este documento resume las mejores prácticas para el tratamiento de la sepsis y el shock séptico. Incluye recomendaciones sobre la resucitación inicial con fluidos, el uso de vasopresores, la obtención de cultivos, el inicio temprano de antibióticos de amplio espectro, la búsqueda y control de fuentes de infección, la prevención de infecciones, y el monitoreo para mejorar los resultados de los pacientes. El objetivo es identificar y tratar la sepsis de manera oportuna y protocolizada para reducir la mortalidad relacion