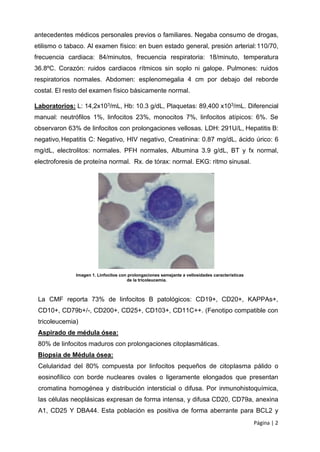
Se presenta el caso clínico de una paciente femenina de 52 años diagnosticada con tricoleucemia. Presentaba síntomas de 3 meses incluyendo astenia, disnea y dolor abdominal. Los exámenes mostraron bicitopenia, esplenomegalia y linfocitos con prolongaciones en la sangre y médula ósea. La citometría de flujo confirmó el diagnóstico de tricoleucemia. Se inició tratamiento con cladribina subcutánea.





![Página | 7
phase II trial. Br J Haematol 2016;174:760-766. Available at:
https://www.ncbi.nlm.nih.gov/pubmed/27301277.
11.Jones J, Andritsos L, Kreitman RJ, et al. Efficacy and safety of the bruton tyrosine
kinase inhibitor ibrutinib in patients with hairy cell leukemia: Stage 1 results of a
phase 2 study [abstract]. Blood 2016;128:Abstract 1215. Available at:
http://www.bloodjournal.org/content/128/22/1215.abstract.
12.Bohn JP, Wanner D, Steurer M. Ibrutinib for relapsed refractory hairy cell leukemia
variant. Leuk Lymphoma 2017;58:1224-1226. Available at:
https://www.ncbi.nlm.nih.gov/pubmed/27733095.](https://image.slidesharecdn.com/casotricoleucemiafinal-211010033733/85/TRICOLEUCEMIA-CASO-CLINICO-7-320.jpg)