R3 ppp
- 2. Toma su nombre de la ciudad alemana de Marburgo, donde fue aislado en 1967 tras una epidemia de fiebre hemorrágica que cundió en el personal de laboratorio encargado de cultivos celulares que había trabajado con riñones de simios verdes ugandeses (Cercopithecus aethiops) importados hacía poco, que luego resultaron estar infectados.
- 3. En total enfermaron 37 personas. 25 casos ocurrieron entre el personal del laboratorio, por contacto directo con los monos. Siete de estos murieron. Se cree que la fiebre de Marburgo puede ser una zoonosis, pero por el momento todavía no ha sido identificado el depósito del virus, a pesar de que se han tomado en consideración muchas especies animales. Se cree que el virus de Marburgo puede ser endémico en muchas áreas del África Central. Se discute todavía la cuestión de si los filovirus pueden ser responsables de infecciones subclínicas. Todos los grupos de edad son susceptibles de una infección, pero se cree que los más predispuestos son los adultos.
- 4. La Epidemia en Angola El brote se originó en la provincia de Uige y los informes finales refirieron 374 casos con 329 decesos. La principal línea de actuación fue un programa de prevención en las poblaciones locales. El personal de la OMS colaboró, además, activamente con el equipo de Médicos Sin Fronteras, que aprestó, cerca de Uige, un centro de aislamiento donde internar a los casos sospechosos.
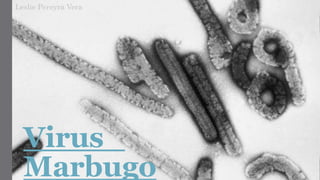
- 5. Estructura del Virus Presenta la estructura clásica de los filovirus. El virión presenta una morfología irregular (pleomórfica), pues tiene forma de bastoncillo de longitud variable entre los 800 y los 1400 nm y con un diámetro de alrededor de 80 nm. La nucleocápside presenta, en su interior, una molécula de ARN de polaridad negativa, y la envoltura viral tiene una simetría helicoidal. Todo el virus está cubierto por una envoltura lipídica que proviene de la membrana de la célula hospedadora. • El genoma del virus es de alrededor de 19 Kb y parece contener el código de 7 productos; el genoma presenta una disposición lineal de los genes con una zona de superposición.
- 6. La nucleoproteína tiene un peso molecular de 95 KDa y está inserta en el virión de forma fosforilada. La glicoproteína de superficie contiene un dominio hidrofóbico C-terminal que le permite engancharse a la membrana. Ésta contiene N-glicanos y O-glicanos que constituyen más del 50% del peso de la proteína. Las áreas N- y C- terminales son altamente conservadas y ricas en residuos de cistina, mientras que la parte central es hidrofílica y contiene los sitios de enganche de los glicanos. La glicoproteína media la adhesión con el receptor de la célula hospedadora y la sucesiva fusión entre las membranas lipídicas, permitiendo el fenómeno de la infección.
- 7. Se cree que la proteína es una ARN polimerasa ARN dependiente y, en efecto, presenta áreas de homología con otras ARN polimerasas de virus de ARN, situadas sobre todo a la mitad de la N-terminal. La función de las proteínas VP35 y VP30 todavía no está muy clara. Se cree que posiblemente formen parte de la envoltura nuclear. Las proteínas VP
- 8. Ø La transcripción y replicación del virus ocurre en el citoplasma de la célula hospedadora. Se cree que el filamento de ARN se transcribe, gracias a la polimerasa, en una molécula de ARN, complementaria a la nativa, que luego se sobrepone por poliadenilación en la terminal 3’ y, quizás, por inserción de una secuencia externa de la cola 5’. Este ARN se usa después como molde para la traducción y la formación de las proteínas y para la replicación del genoma. Replicación Viral
- 9. Anatomía Patológica Es común la presencia de necrosis focales de hígado, nódulos linfáticos, testículos, ovarios, pulmones, riñones y órganos linfoides. En el hígado se localizan cuerpos eosinófilos (similares a los cuerpos de Councilman) y en el pulmón se notan indicios de pulmonitis intersticial y de endoarteritis de las arterias pequeñas. La necrosis focal de los órganos linfoides es bastante característica, mientras que la necrosis tubular renal ocurre sobre todo en las últimas fases de enfermedad. En el sistema nervioso hay infartos hemorrágicos múltiples y proliferación de las células de la glía.
- 10. En los vasos sanguíneos se han encontrado depósitos de fibrina; sin embargo, no está claro si puede haber una coagulación intravasal diseminada, pues no siempre hay signos de laboratorio en ese sentido. Se han localizado antígenos antivirales en varios órganos, sobre todo en el hígado, en los riñones, en el bazo y en las hipófisis. En los supervivientes, además, el virus ha sido aislado en la cámara anterior del ojo (hasta 4-5 semanas después de la enfermedad) y en el líquido seminal (hasta la duodécima semana).
- 11. Patogénesis • Por el momento no están claros los fenómenos fisiopatológicos. La controversia en torno a la presencia de un estado de coagulación intravasal sugiere que pueden estar activos también mediadores específicos. Se supone, pues, que los fenómenos hemorrágicos se deban al daño de las células endoteliales causado, ya sea por la replicación directa del virus, o por la coparticipación de mediadores producidos por células activadas. • Se han observado también anormalidades plaquetarias y de los granulocitos. Pueden aparecer también linfocitos atípicos y neutrófilos con la anormalidad de Pelger- Huet.
- 12. DiagnósticoØ El diagnóstico se basa esencialmente en el decurso clínico y en los datos epidemiológicos. Un diagnóstico específico se basa en el aislamiento del virus o bien en la evidencia de la respuesta inmunitaria y en la presencia de material genómico viral. Para probar la presencia de anticuerpos (IgM y IgG) se recurre a un ensayo de inmunofluorescencia indirecta, al uso de la prueba Western blot o de la prueba ELISA. Para distinguir el genoma o los antígenos virales se utiliza la reacción en cadena de la polimerasa (PCR), la inmunofluorescencia, la histoquímica o la prueba ELISA.
- 13. Terapia Ø Hay que recurrir a una terapia de apoyo para controlar el volumen hemático, el balance electrolítico y monitorizar atentamente la presencia de infecciones secundarias. Sólo en caso de que se note un estado de coagulación intravasal diseminada, se puede recurrir a la heparina. Se han propuesto terapias a base de suero obtenido de sujetos curados o con interferón, pero actualmente faltan pruebas de apoyo. Ø Es importante el aislamiento del paciente y el uso de dispositivos de protección para el personal médico y enfermeril. Actualmente se realizan estudios para poder crear una vacuna específica.