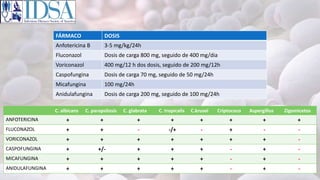
Este documento resume las guías de práctica clínica de 2016 de la IDSA sobre candidiasis. Describe que las infecciones invasivas por Candida son una causa importante de morbilidad y mortalidad en entornos asistenciales. Las cinco especies más frecuentes son C. albicans, C. glabrata, C. tropicalis, C. parapsilosis y C. krusei. El documento proporciona recomendaciones sobre el tratamiento de diferentes tipos de infecciones por Candida como candidemia, candidiasis crónica diseminada