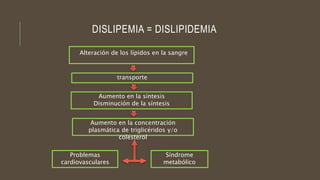
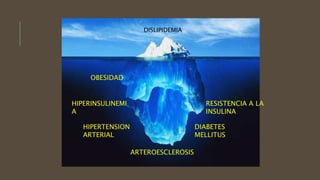
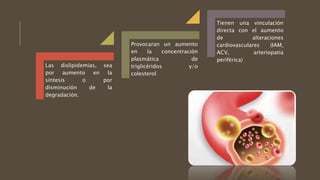
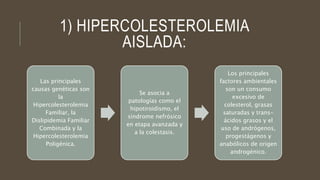
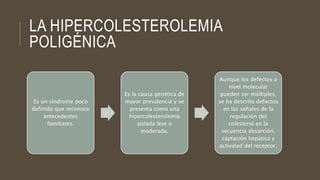
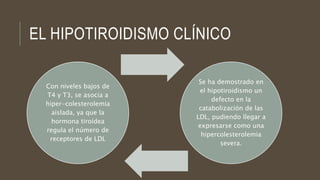
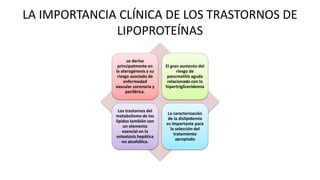
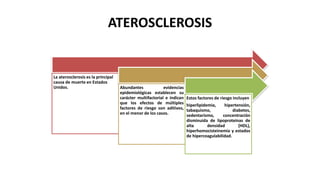
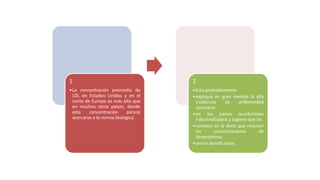
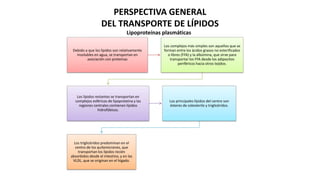
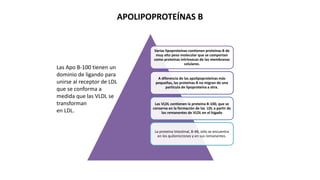
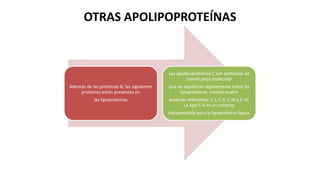
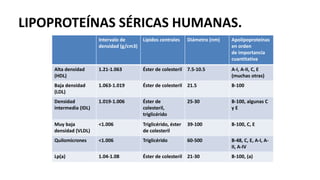
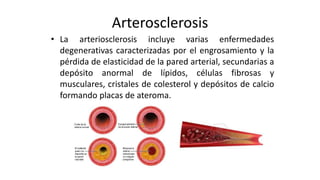
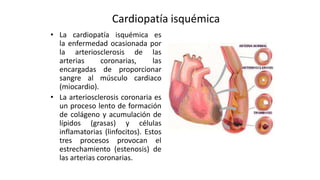
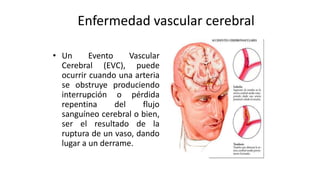
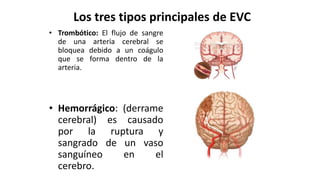
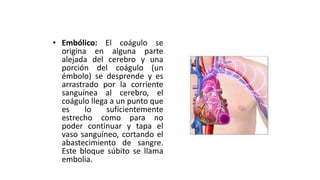
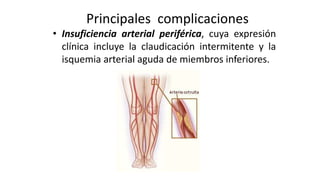
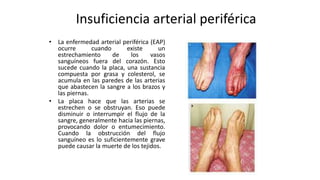
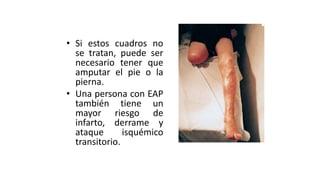
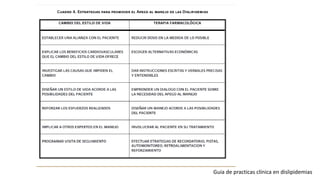
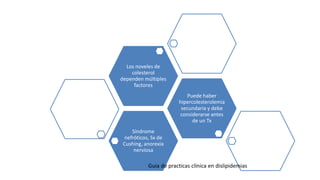
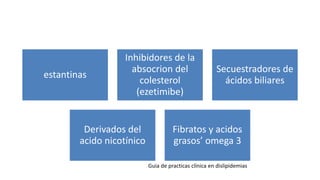
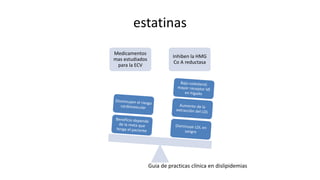
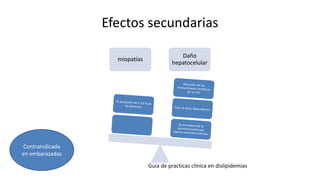
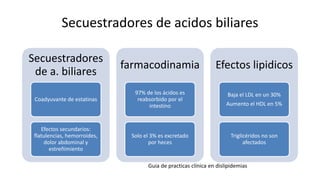
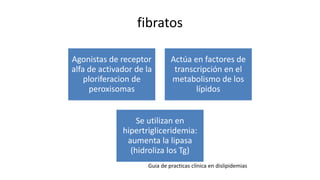
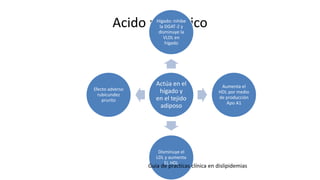
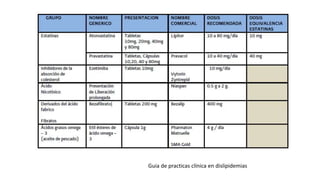
Las dislipidemias son trastornos del metabolismo lipídico que se manifiestan como elevaciones del colesterol y triglicéridos, y están estrechamente relacionadas con eventos cardiovasculares. Su epidemiología refleja una alta prevalencia en la población, en especial por factores de riesgo modificables como obesidad y sedentarismo. Las complicaciones crónicas derivadas de estas alteraciones incluyen enfermedades cardiovasculares y arteriosclerosis, requiriendo atención en su manejo y prevención.