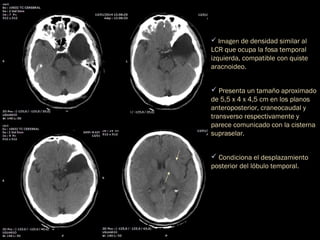
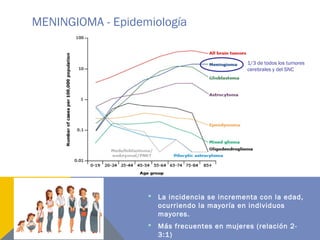
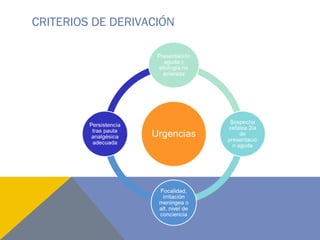
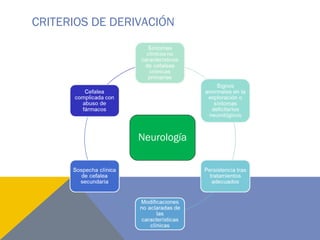
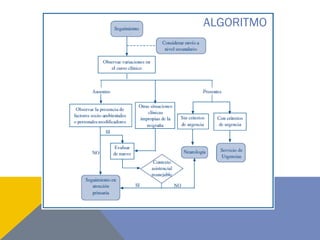
El documento presenta dos casos clínicos de cefalea, uno en un hombre de 50 años con quiste aracnoideo y otro en una mujer de 71 años con meningioma del agujero magno, abordando su evolución, diagnósticos y tratamientos. Se discuten características clínicas y diagnósticas de los quistes aracnoideos y meningiomas, así como indicaciones para neuroimagen en cefaleas. Además, se examinan factores epidemiológicos, síntomas, diagnóstico y opciones de tratamiento para meningiomas.