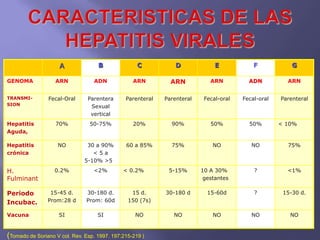
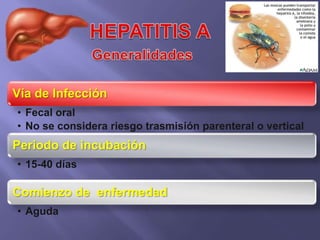
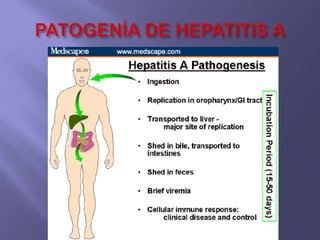
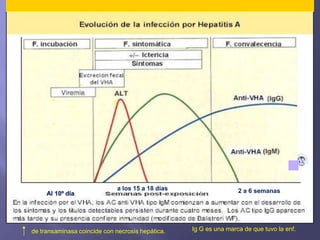
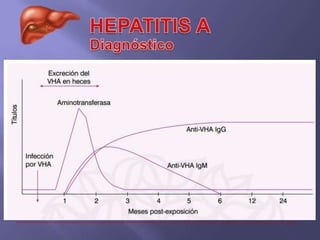
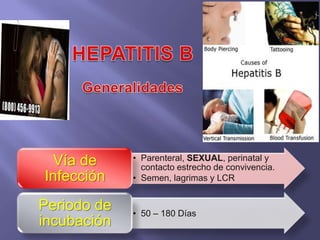
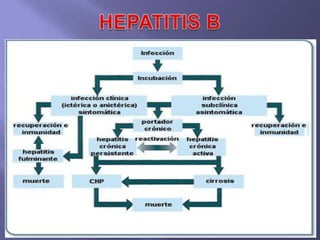
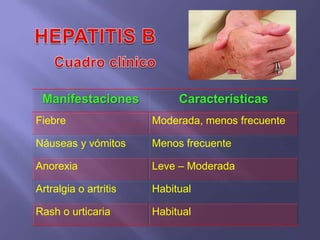
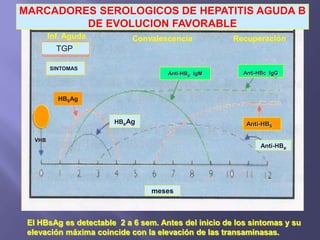
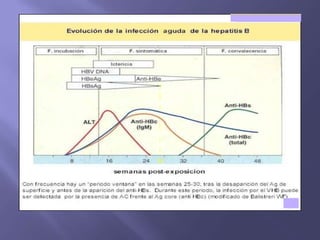
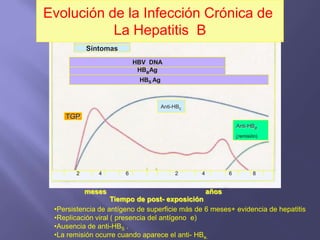
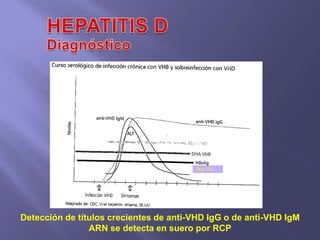
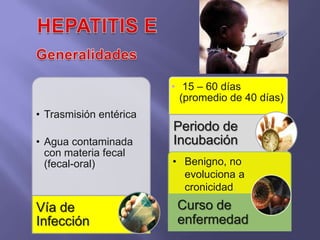
La hepatitis es una enfermedad infecciosa sistémica causada principalmente por varios virus que afectan el hígado y producen inflamación y necrosis de los hepatocitos. Los virus más comunes son los virus de la hepatitis A, B, C, D y E. Cada uno tiene características diferentes de transmisión, periodo de incubación, manifestaciones clínicas, pruebas de diagnóstico y tratamiento.