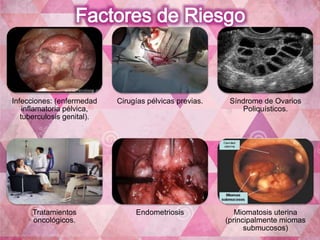
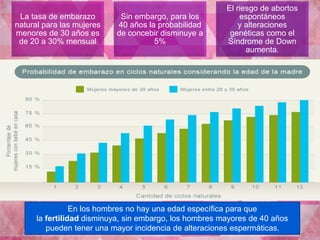
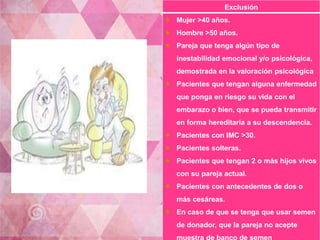
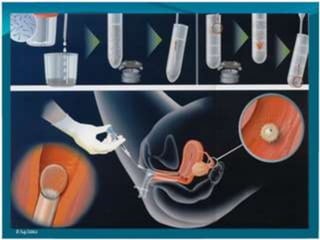
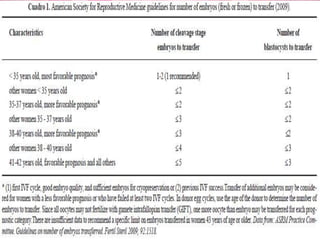
El documento proporciona información sobre la infertilidad y la esterilidad, incluyendo sus definiciones, tipos, causas, evaluación y tratamiento. La evaluación de la pareja infértil incluye exámenes como el análisis de semen del hombre, exámenes hormonales y de la mujer, laparoscopía y histerosalpingografía. Los tratamientos incluyen inducción de ovulación con clomifeno, gonadotropinas, así como técnicas de reproducción asistida en casos de infertilidad más severa.