Kawasaki 2
- 1. INTERNO DE MEDICINA: GOMEZ HINOJOSA, Paúl ASISTENTE: DR. SANTISTEBAN
- 2. Del Castillo Martín F. Enfermedad de Kawasaki.Semin Fund Esp Reumatol. 2006;7:70-83
- 3. 1961: 1er caso visto por el Dr. Kawasaki en un niño de 4 años. 1962: Kawasaki comunicó la existencia de los primeros 7 enfermos con el nombre de “síndrome de la fiebre no escarlata con descamación”, sin que tuviera reconocimiento. 1967: La EK fue descrita por 1ra vez en Japón en por el Dr. Tomisaku Kawasaki como “síndrome mucocutaneo ganglionar”. 1968: primera publicación de 50 casos (revista de alergología), con el nombre de “síndrome mucocutaneo ganglionar”. 1970: se realizaron 10 necropsias, comprobándose las secuelas coronarias (contrario a lo que el Dr. Kawasaki pensó “enfermedad autolimitada y sin complicaciones”. 1974: la EK se publica en lengua inglesa y se reconoce en el resto del mundo.
- 4. Es una enfermedad inflamatoria sistémica aguda de etiología desconocida que se manifiesta con fiebre y lesiones mucocutaneas, cuyo diagnóstico es fundamentalmente clínico (no tiene prueba de laboratorio confirmatoria ). Es una enfermedad que provoca una vasculitis sistémica, con afectación predominante de arterias de pequeño-mediano calibre (lesión arterias coronarias ---> aneurismas: complicarse con trombosis u obstrucción coronaria--> generar isquemia miocárdica ---> infarto de miocardio, incluso puede estar relacionado en la etiología de algunos IAM en adultos jóvenes.
- 5. La enfermedad de Kawasaki (KD) es una de las vasculitis más comunes de la infancia. La incidencia de KD es mayor en los niños que viven en el este de Asia o son de origen asiático. La incidencia en los países subdesarrollados es en gran parte desconocida. La enfermedad de Kawasaki es notablemente más frecuente en JAPÓN (250.000 casos de 1967-2008) con una incidencia anual en niños < 5 años de alrededor de 215 por cada 100.000 habitantes(2007- 2008), > en niños de 0 a 4 años (pico entre los 6 y 11 meses. Es más frecuente en el invierno, con un pico más pequeño en el verano.
- 6. TAIWÁN y CHINA: incidencia anual en < 5 años fue de 69 x 100.000 hab. entre el 2003 y 2006. ESTADOS UNIDOS: La CDC estima una incidencia anual de 20 x 100.000 en niños <5 años. La incidencia anual fue alta entre los asiáticos (30 x 100.000), afroamericanos (17 por 100.000), hispanos (16 x 100.000), y caucásicos (12 x 100.000). INGLATERRA: incidencia anual en < 5 años es 8 x 100.000 desde 1998 hasta 2003. > incidencia en niños de etnia china. ISRAEL: incidencia anual 7 x 100.000 en 2000 y 2004.
- 7. Los niños son afectados con > frecuencia que las niñas. 80- 90 % de los casos ocurren en < 5 años, y poco común en < 6 meses y después de la pubertad. En niños mayores hay retraso en el diagnóstico y mayores tasas de enfermedad arterial coronaria. Se han descrito < de 100 casos de EK clásico en los adultos hasta el 2010. En Japón:10 veces más riesgo de EK para los niños con un hermano afectado y 2 veces mayor cuando tienen un padre previamente afectado. Se considera la principal causa de cardiopatía adquirida en la infancia en los países desarrollados.
- 8. La etiología de la EK sigue siendo desconocida. FACTOR INMUNOLOGICO FACTOR GENÉTICO FACTOR INFECCIOSO Signos y síntomas propios de otras enfermedades infecciosas; incidencia estacional con brotes epidémicos frecuentes; enfermedad propia de niños pequeños, rara en los primeros meses de la vida (cuando existe aun inmunidad materna transferida) y en niños mayores y adultos, posiblemente por adquisición de inmunidad. Respuesta inmunológica aumentada en un paciente genéticamente susceptible, desencadenada por un posible agente infeccioso. > frecuencia en poblaciones asiáticas y asiático-americanos y entre miembros de la familia de un caso índice. Variantes o polimorfismos de genes: El inositol 1,4,5-trifosfato 3- quinasa C (ITPKC) en el cromosoma 19q13.2 ITPKC actúa como un regulador negativo de la activación de las células T, que incluye la transcripción de interleucina 2 (IL-2). Respuesta inmunológica - Daño del vaso sanguíneo parece ser el resultado de la infiltración de células inflamatorias en los tejidos vasculares (destrucción de células endoteliales, lámina elástica, y células del músculo liso). La destrucción de elastina, fibras de colágeno y pérdida de integridad estructural de la pared arterial conduce a la dilatación y formación de aneurismas. Células inflamatorias que infiltran las arterias coronarias puede incluir neutrófilos, células T (especialmente células T CD8), eosinófilos, células plasmáticas (particularmente productoras de IgA), y / o macrófagos. Los complejos inmunes a veces se detectan en la sangre periférica, pero no se observó formación de depósitos en los tejidos afectados.
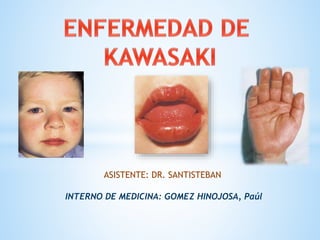
- 10. FORMA COMPLETA-CLÁSICA Fiebre: síntoma más consistente , niveles elevados de citoquinas proinflamatorias (TNF, IL-6). La fiebre por lo general se mantiene por encima de 38,5 º C durante la mayor parte de la enfermedad. Considerar el Dx. De EK en todos los niños con fiebre prolongada inexplicada ≥ cinco días. Conjuntivitis (90%): conjuntivitis no exudativa bilateral. Puede encontrarse también fotofobia y uveítis anterior. Mucositis: labios rojos, fisurados y una lengua de fresa. Rash: polimorfo, empieza como eritema perineal y descamación, seguido de lesiones maculares, en tronco y las extremidades. Cambios en las extremidades: última manifestación en aparecer. Edema-eritema de manos y los pies. Descamación en forma de hoja que se inicia en la región periungueal de las manos y los pies. Linfadenopatía: linfadenopatía cervical es la característica menos consistente . tiende a involucrar principalmente a los ganglios cervicales anteriores.
- 12. Caballero-Mora FJ, et al. Enfermedad de Kawasaki en 76 pacientes. Factores de riesgo de aparición de aneurismas coronarios. An Pediatr (Barc). 2011. doi:10.1016/j.anpedi.2010.11.024
- 13. Gámez González LB y col. Enfermedad de Kawasaki, ¿una enfermedad exótica y rara?. Alergia, asma e inmunología pediátricas, Vol. 21, Núm. 1, Enero-Abril 2012. SINTOMAS ASOCIADOS
- 14. SINTOMAS ASOCIADOS Del Castillo Martín F. Enfermedad de Kawasaki.Semin Fund Esp Reumatol. 2006;7:70-83
- 15. En la EK se pueden establecer 3 fases o estadios: FASE AGUDA FEBRIL: 1-2 SS • Fiebre, inyección conjuntival, lesiones orofaríngeas, eritema indurado de manos y pies, exantema, adenopatía cervical, irritabilidad, anorexia, meningitis aséptica, diarrea, hepatitis. FASE SUBAGUDA: 3-4 SS •Cede la fiebre, exantema y adenopatía, puede persistir inyección conjuntival e irritabilidad. Se inicia descamación furfurácea perineal y en dedos en láminas, artritis/artralgias. En esta fase pueden observarse infartos de miocardio o iniciarse las lesiones de aneurismas coronarios. Trombocitosis. FASE DE CONVALECENCIA: 5-8 SS • Las manifestaciones clínicas desaparecen y los reactantes de fase aguda y el resto de las alteraciones de laboratorio se normalizan. Los aneurismas pueden resolverse o persistir y dejar una disfunción cardiaca o presentar infartos de miocardio.
- 16. Del Castillo Martín F. Enfermedad de Kawasaki.Semin Fund Esp Reumatol. 2006;7:70-83 El diagnóstico de la enfermedad es fundamentalmente clínico. Existen casos que no cumplen todos los criterios y en los que posteriormente se encuentran alteraciones cardiológicas, por esta razón se admite también como enfermedad de Kawasaki los casos que cumplen solo cuatro criterios pero hay presencia de aneurismas en la ecocardiografía.
- 17. Alfonso Delgado Rubio. Enfermedad de Kawasaki. Protocolos diagnósticos y terapéuticos en pediatría
- 18. Del Castillo Martín F. Enfermedad de Kawasaki.Semin Fund Esp Reumatol. 2006;7:70-83 Se deben considerar como formas incompletas de la enfermedad aquellos casos con fiebre de ≥ 5 días asociada a 2 o 3 de los criterios clínicos, y hallazgos de laboratorio.
- 21. Del Castillo Martín F. Enfermedad de Kawasaki.Semin Fund Esp Reumatol. 2006;7:70-83
- 22. - Desde el primer informe de la globulina inmune intravenosa (IgIV) en pacientes con EK en 1983. - Dosis: monodosis de 2 g / kg IgIV, el cual se administra en forma de infusión única de 8 a 12 horas. - Momento de la terapia: La eficacia de la terapia de IVIG se establece mejor en los pacientes tratados dentro de los primeros 7 a 10 días de la enfermedad. - Efecto: resolución más rápida de la fiebre, la normalización de las pruebas de laboratorio de inflamación aguda, y un menor riesgo de anormalidades CA. - Se considera fracaso terapéutico de la gammaglobulina la persistencia de la fiebre y de los reactantes elevados ≥ 36 h después de la infusión. Alrededor del 10-20% de los enfermos no responden clínica ni analíticamente a la primera dosis y en estos casos se aconseja repetir una segunda dosis (incluso 3ra dosis) de gammaglobulina a 2 g/kg. INMUNOGLOBULINA INTRAVENOSA
- 23. Dosis de 80-100mg/kg/dia en 4 dosis hasta 48-72 horas que cae la fiebre, luego continuar con dosis de 3 -5 mg/kg/día, y se mantiene 1-2 meses hasta que la cifra de plaquetas y la ecocardiografía son normales. En aquellos pacientes con lesión coronaria permanente, la profilaxis es indefinidamente. En niños con alergia a la aspirina o con riesgo de desarrollar síndrome de Reye, el clopidrogel puede ser un sustituto potencial (dosis máxima 1 mg/kg/d hasta 75 mg/día). ASPIRINA
- 25. La enfermedad de Kawasaki actualmente es la primera causa de cardiopatías adquiridas en los países desarrollados, y supera a la lesión cardiaca de origen reumatico. Se ha encontrado en la fase aguda insuficiencia mitral en el 1,1% de los casos, insuficiencia aortica en el 0,2%, pericarditis en el 16% y miocarditis en el 38%. En esta fase temprana el enfermo puede entrar en shock cardiogénico bien por infarto de miocardio, bien por miocarditis aguda. La lesión coronaria se presenta en el 20-30% de los enfermos no tratados y en alrededor del 4% de los tratados.
Notas del editor
- Se inicia descamación furfurácea perineal y en dedos en láminas, artritis/artralgias. En esta fase pueden observarse infartos de miocardio o iniciarse las lesiones de aneurismas coronarios. En esta fase también se evidencia trombocitosis.
