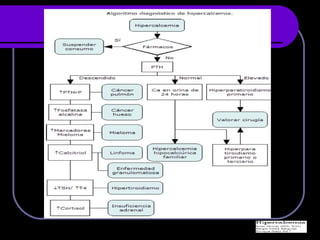
Este documento describe las alteraciones de los líquidos y electrolitos, en particular el sodio y el agua en el cuerpo. Explica la distribución normal del agua y sodio en el organismo, los mecanismos de balance hídrico y de sodio, y las causas y tratamiento de la hiponatremia e hipernatremia. También describe en detalle la diabetes insípida central y nefrogénica.









![HIPONATREMIA
Fisiopatología
Se define por una concentración de Na+ en plasma
inferior a 135 mEq/l.
La [Na+ p] no refleja exactamente el sodio total del
organismo, sino más bien la concentración de sales
inorgánicas.
Tres factores pueden producir hiponatremia:
* Pérdida de (Na+ + K+) sin pérdida de agua.
* Aporte excesivo de agua.
* Estímulo no osmótico para la liberación de ADH .](https://image.slidesharecdn.com/liquidosyelectrolitosokk-161124014801/85/Liquidos-y-electrolitos-10-320.jpg)

![SÍNDROMES HIPOOSMOLARES/HIPONATREMIA
La osm es igual en todos los compartimentos celulares.
Los cambios en las concentraciones de solutos en un
compartimento, provocan movimiento de agua en sentido
contrario.
La concentración de sodio es representativa de la osmolaridad
corporal total.
2[Na+K]+[BUN/2.8]+[Glucosa/18]2[Na+K]+[BUN/2.8]+[Glucosa/18]](https://image.slidesharecdn.com/liquidosyelectrolitosokk-161124014801/85/Liquidos-y-electrolitos-12-320.jpg)


















![Fórmulas
Déficit de Na+= (Na+ I – Na+ R) x ACT.Déficit de Na+= (Na+ I – Na+ R) x ACT.
ACT : Peso (Kg) x 0.5 o 0.6ACT : Peso (Kg) x 0.5 o 0.6
Sodio necesarioSodio necesario
ACT x [ Na+] serico que se desea incrementarACT x [ Na+] serico que se desea incrementar](https://image.slidesharecdn.com/liquidosyelectrolitosokk-161124014801/85/Liquidos-y-electrolitos-31-320.jpg)





![Causas de deficiencias sintomáticas
(poliúricas) de AVP
• Destrucción de la neurohipófisis (diabetes insípida central)
* Esporádica
* Idiopática[a]
* Trauma (cirugía, accidental)
• Tumor maligno
* Primario (craneofaringioma, disgerminoma,
meningioma, adenoma, glioma, astrocitoma)
* Secundario (metástasis de carcinoma de mama,
linfomas, leucemia)
* Granuloma (sarcoidosis, histiocitosis, xantoma
diseminado)
• Infección (meningitis o encefalitis viral o bacteriana)
• Vascular (síndrome de Sheehan, aneurisma carotídeo,
•hematoma, puente aortocoronario, isquemia cerebral)
• Enfermedad autoinmune
• Displasia (septoóptica, microcefalia, porencefalia)
• Familiar autosómica dominante (la más frecuente)
* Autosómica recesiva (rara)
• Metabolismo aumentado
• Gestacional (vasopresinasa](https://image.slidesharecdn.com/liquidosyelectrolitosokk-161124014801/85/Liquidos-y-electrolitos-37-320.jpg)