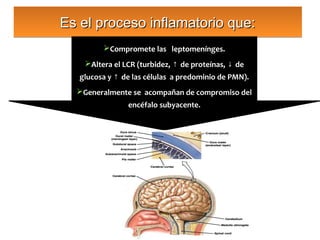
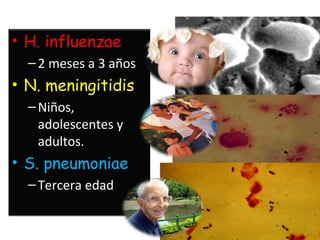
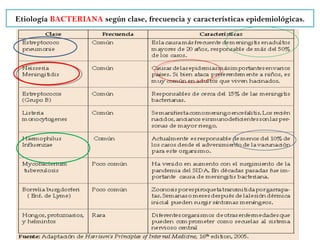
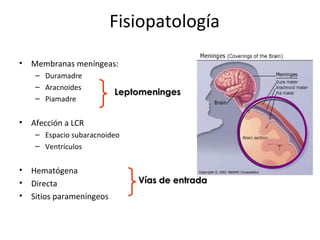
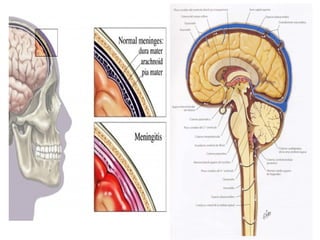
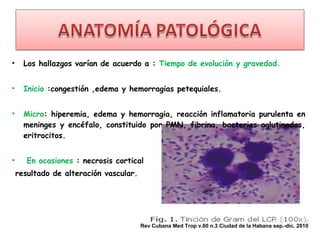
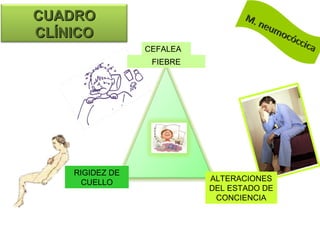
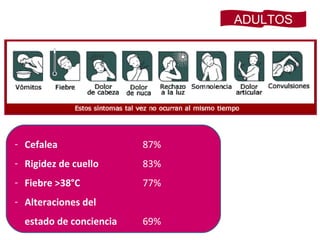
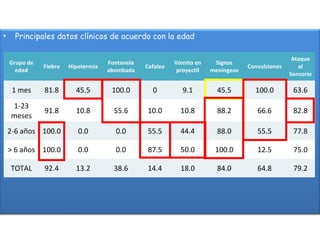
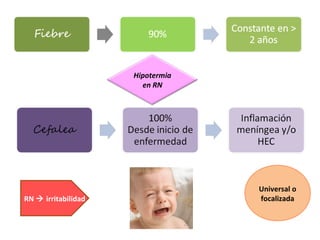
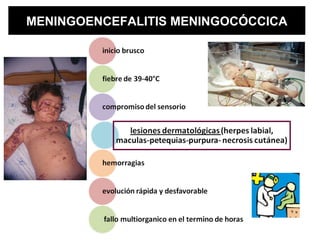
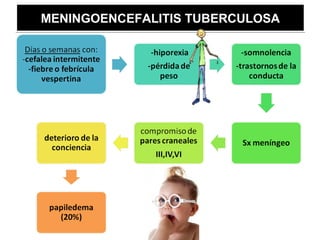
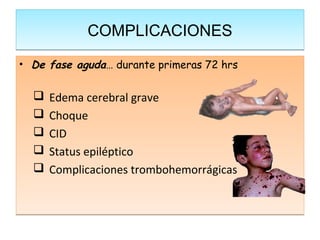
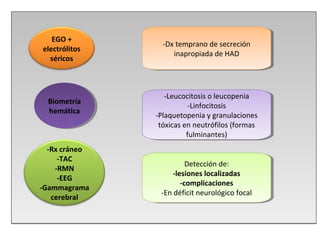
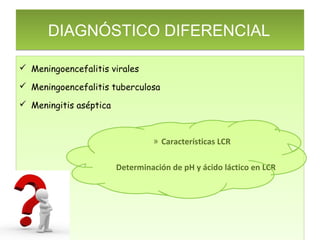
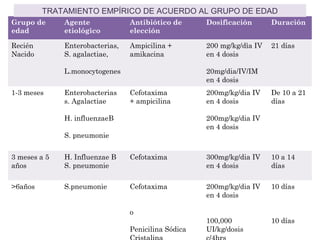
Este documento describe la meningoencefalitis, una inflamación del cerebro y las meninges que cubren el cerebro y la médula espinal. Presenta las principales causas bacterianas y virales, los síntomas que varían según la edad, el diagnóstico a través del examen del líquido cefalorraquídeo, y el tratamiento antimicrobiano empírico de acuerdo a la edad del paciente.