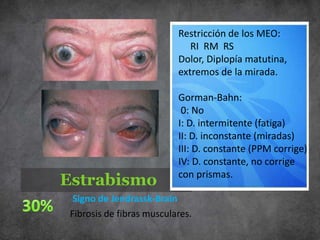
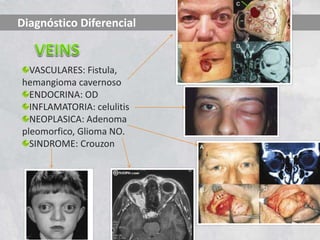
Este documento resume la orbitopatía distiroidea o enfermedad de Graves, incluyendo su definición, historia, epidemiología, factores de riesgo, clasificaciones, manifestaciones clínicas, diagnóstico diferencial, tratamiento y pronóstico. La enfermedad es autoinmune y afecta los tejidos orbitarios, causando exoftalmos, estrabismo, queratopatía y neuropatía óptica. Su tratamiento depende de la gravedad e incluye protección ocular, corticoesteroides, cirugía y