EEEEE.ppt
- 2. DERRAME PLEURAL Es el acúmulo anormal de un exceso de líquido en la cavidad torácica que resulta del desequilibrio entre la formación del líquido pleural y su remoción
- 3. DERRAME PLEURAL El espacio pleural contiene liquido, representando el balance entre la fuerza hidrostatica y oncotica de los vasos sanguíneos de la pleura parietal y visceral y el drenaje linfático. El derrame pleural resulta de la alteración de este balance
- 4. FISIOPATOLOGIA DEL DERRAME PLEURAL 1. Incremento en la presión hidrostática capilar 2. Disminución de la presión oncótica capilar 3. Disminución de la presión del espacio pleural (colapso pulmonar total) 4. Incremento en la permeabilidad vascular 5. Compromiso del drenaje linfático, y 6. Movimiento de líquido del espacio peritoneal a través de los linfáticos diafragmáticos o por defectos (orificios) del diafragma
- 5. DERAME PLEURAL El volumen normal de líquido pleural contenido en esta cavidad es de 0.1 a 0.2 ml/kg de peso.
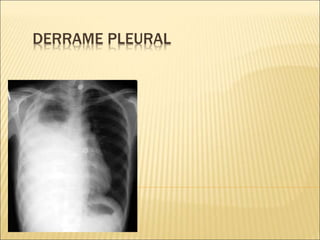
- 6. Es necesario de 175 a 200 ml para detectar un derrame pleural en una radiografía anteroposterior
- 7. CUADRO CLINICO Tos Disnea Dolor Taquipnea Disminucion del murmullo vesicular y fremito vocal Matidez Disminución de la movilidad toracica
- 8. CLASIFICACION Un trasudado es un filtrado de plasma que resulta del aumento de la presión hidrostática o de la alteración de la permeabilidad capilar exudado es un líquido rico en proteínas resultante de una inflamación local o por una falla en la eliminación de proteínas por los linfáticos o ambos mecanismos
- 9. TRASUDADO insuficiencia cardiaca congestiva sindrome nefrótico cirrosis Embolia pulmonar Obstruccion de vena cava superior
- 10. EXUDADO Paraneumonico Maligno Tuberculosis Infecciones virales Pancreatitis Perforación esofágica Enfermedad de tejido conectivo (AR, LES)
- 11. DIAGNOSTICO Se debe solicitar: BHC Química sanguínea (proteínas, DHL, Glucosa) hemocultivo
- 12. RADIOGRAFIA RX AP de torax detecta cantidades entre 175-200 ml de liquido Obliteracion del seno costo- frenico, costo-diafragmatico Si el derrame es grande: ensanchamiento de los espacios intercostales y desplazamiento del mediastino
- 13. RADIOGRAFIA La radiografia en decubito lateral puede distinguir cantidades pequeñas de liquido, si el espacio del liquido es menor de 1 cm, no es significativo
- 14. ULTRASONIDO La ecografía detecta colecciones líquidas a partir de 10 ml Identificación zona para toracocentesis o colocación de drenaje Identificación de tabicaciones en el líquido pleural. Diferenciación entre líquido pleural y engrosamiento pleural.
- 15. TOMOGRAFIA La TC aporta información adicional sobre el efecto del derrame pleural en el pulmón subyacente
- 16. TORACOCENTESIS INDICACIONES: Establecer etiologia Aislar agente etiologico Distinguir entre derrame pleural complicado y no complicado Terapeutica CONTRAINDICACIONES: Caugulopatia Infeccion ene l sitio de puncion Ventilacion mecanica con alta presion
- 17. LIQUIDO PLEURAL PH Glucosa DHL Recuento celular con diferencial Amilasa Proteinas Tinciones cultivos
- 20. ERITROCITOS Bastan 5.000 -10.000/mm3 para dar una coloración rojiza al LP. Cuando el aspecto sanguíneo se asume que hay más de 100.000 hematíes/mm3 Hematocrito si este es mayor del 50% es diagnostico de hemotórax. La presencia de sangre en LP sugiere: enfermedad maligna, traumatismo o embolismo pulmonar.
- 21. LEUCOCITOS trasudados 1.000 leucocitos/mm3 y los exudados más de 1.000/mm3. más de 10.000 puede pensarse en DP paraneumónico, enfermedades malignas, tromboembolismo pulmonar, tuberculosis, pancreatitis, en síndrome post-infarto o en LES. Mas de 50.000/mm3 hay que pensar en la pancreatitis o en embolismo pulmonar.
- 22. DHL Indica el grado de inflamación de la pleura. No sirve para el diagnóstico diferencial.
- 23. GLUCOSA Los valores bajos de glucosa se deben al consumo excesivo por parte del metabolismo celular o bacteriano. En los derrames paraneumónicos complicados valores de glucopleura inferiores a 40 mg/dl son indicación de drenaje. En neoplasias, la glucosa baja indica gran número de células neoplásica
- 24. AMILASA Mayor a los niveles séricos indica enfermedad pancreática, rotura esofágica o neoplasia. En la enfermedad pancreática la amilasa está más elevada que en suero. La amilasa en la ruptura esofágica es salivar
- 25. PH En general el liquido pleural con pH bajo tiene glucosa baja y LDH alta. Epor debajo de 7.20 en derrames pleurales paraneumónicos complicados menor de 7,10 es indicación de drenaje de la cavidad pleural.
- 26. OTROS Tincion de Gram Cultivo (aerobios, anaerobios, hongos) Citologia
- 27. TORACOSCOPIA Y TORACOTOMIA Cuando no se llega al diagnóstico del DP se hará toracoscopia o toracotomía, permitiendo la visualización directa de la pleura y la toma dirigida de biopsias pleurales
- 28. TRATAMIENTO TRASUDADO • Trasudados: Se debe manejar la enfermedad de base causante. Las toracentesis terapéuticas para evacuación del derrame se realizan cuando éste es importante y responsable de los síntomas del paciente (severa disnea); no evacuar mas de 20 ml/kg por procedimiento, ya que puede producirse edema pulmonar o hipotensión severa
- 31. EXUDADO DEBE IR ENFOCADO A LA ETIOLOGIA Hasta que un microrganismo sea identificado se debe iniciar antibioticoterapia empirica Cefotaxima + dicloxacilina o clindamicina
- 32. TUBO PLEURAL Indicado en todo derrame complicado Indicaciones Presencia de bandas o tabiques en el líquido pleural en la ecografía. Presencia de pus en el espacio pleural. Tinción de Gram del líquido pleural positiva. Glucosa del líquido pleural < 40 mg/dl. pH del líquido pleural < 7.00
- 33. ETAPAS DE DERRAME PARANEUMONICO 1.- Fase exudativa (1 a 3 dias) aumento de la permeabilidad de la pleura visceral con acumulo de liquido pleural esteril, PH superior a 7.3, glucosa mayor de 40.
- 34. ETAPAS DE DERRAME PARANEUMONICO 2.- fase fibrino purulenta. (4 a 14 dias) invasion bacteriana del espacio pleural, aumenta la cantidad de liquido, PMN y bacterias, aspecto turbio, ourulento, caracteristicas de empiema. Cultivos y Gram positivos.
- 35. ETAPAS DE DERRAME PARANEUMONICO 3.- fase organizativa. (después de 14 días) se fusionan ambas superfiecies pleurales visceral y parietal formando una membrana ineslatica llamada paquipleura. Esta gruesa membrana puede dificultar la entrada de antibioticos al espacio pleural.
- 36. DESBRIDAMIENTO POR TORACOSCOPIA El desbridamiento por toracoscopia es útil en la fase fibrinopurulenta con tabicaciones y adherencias.
- 37. DECORTICACION POR TORACOTOMIA En este procedimiento se elimina todo el tejido fibroso de la pleura visceral y se drena todo el pus del espacio pleural.