ARTRITIS REUMATOIDE Y LUPUS ERITEMATOSO SISTEMICO
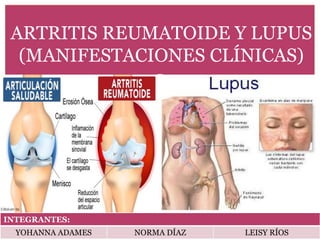
- 1. ARTRITIS REUMATOIDE Y LUPUS (MANIFESTACIONES CLÍNICAS) INTEGRANTES: YOHANNA ADAMES NORMA DÍAZ LEISY RÍOS
- 3. Definición Enfermedad crónica y degenerativa Se caracteriza por provocar la inflamación de la membrana sinovial de las articulaciones y en los tejidos circundantes. En algunas ocasiones la artritis puede tener un comportamiento extraarticular y dañar órganos y sistemas como el corazón, el riñón y el pulmón.
- 4. Factores de riesgo no modificables Factores de riesgo modificables Edad: aumenta con la edad. Sexo: el 60 % de las personas con artritis son mujeres. Factores genéticos Sobrepeso y obesidad Lesiones en las articulaciones Infección Ocupación Tabaco Factores de riesgo
- 5. Manifestaciones clínicas Afecta las articulaciones en ambos lados del cuerpo por igual. Muñecas, dedos de las manos, rodillas, pies y tobillos La enfermedad a menudo comienza de manera lenta. Los síntomas iniciales pueden incluir dolor articular leve, rigidez y fatiga. Otros síntomas: Dolor torácico al respirar (pleuresía), resequedad en ojos y boca (síndrome de Sjogren), ardor, prurito y secreción del ojo, nódulos bajo la piel (generalmente un signo de una enfermedad más grave), entumecimiento, hormigueo o ardor en las manos y los pies, dificultad para dormir.
- 6. Manifestaciones pulmonares Entre el 30 y 40 % de los pacientes con artritis reumatoide presentan alteraciones pleuropulmonares. Se han catalogado de la siguiente manera: -Pleuritis - Fibrosis pulmonar intersticial difusa, -Enfermedad pulmonar nodular -Neumoconiosis reumatoide (Síndrome de Caplan) -Arteritis pulmonar - Enfermedad obstructiva de las vías aéreas
- 8. FORMAS DE ENFERMEDAD PULMONAR ASOCIADA A ARTRITIS REUMATOIDE Afección parenquimatosa Afección pleural Afección vascular Afección de la vía aérea Enfermedad pulmonar intersticial Prevalencia 7% Daño al parénquima pulmonar con varios patrones de inflamación y fibrosis Enfermedad pleural Prevalencia 5% Manifestación más común de enfermedad pulmonar en AR Hipertensión pulmonar Prevalencia 7-50% Alta en los pacientes con AR Bronquiectasias Prevalencia 0-30% Causada por infecciones respiratorias a repetición Nódulos pulmonares Prevalencia 22% Preceden las manifestaciones clínicas de AR o se presentan al mismo tiempo. Bronquiolitis obliterante Se caracteriza por la obstrucción de la pequeña vía aérea, produciendo tos seca y disnea. Esclerosis sistémica Prevalencia25-90% caracterizado por engrosamiento y fibrosis de la piel y afectación de órganos internos
- 9. Diagnóstico El diagnóstico se basa principalmente en: Radiografía de tórax (en algunos casos) Cuadro clínico Pruebas de función respiratoria Pruebas de Laboratorio Estudio histológico Tomografía computada de alta resolución.
- 10. Hallazgos Radiológicos de AR
- 11. Hipertensión Pulmonar Nódulos reumatoides Hallazgos Radiológicos de AR
- 12. Tratamiento AR Recientemente se reportaron casos de toxicidad pulmonar fatal asociada a rituximab y a otros agentes citotóxicos. Esteroides Son la base del tratamiento de EPI asociado a AR Ciclofosfamida Ciclosporina Azatioprina Hidroxicloroquina La experiencia es limitada Inhibidores de TNF-α • Infliximab • Adalilumab • Etanercept Mejoran el pronóstico de los pacientes con EPI asociada a AR Anti-CD20 Podría tener algún beneficio
- 13. LUPUS
- 14. Definición Afección autoinmune, que hace que el sistema inmunológico se agreda a sí mismo, y afecta en principio a la piel y las articulaciones para luego avanzar sobre órganos vitales. Suele asociarse con distintas afecciones respiratorias; la más frecuente es la pleuresía. Las manifestaciones afectan tanto al parénquima pulmonar como a la pleura, los vasos sanguíneos, las vías aéreas y/o la musculatura pulmonar.
- 15. Factores de riesgo endógenos Factores de riesgo exógenos Edad: afecta a personas de todas las edades, se diagnostica con mayor frecuencia entre las edades de 15 y 40 años. Sexo: más común en mujeres. Factores genéticos Ambientales Radiación ultravioleta Productos para el cabello Cohabitacion con perros Infecciones Hormonales Anticonceptivos orales Terapia hormonal de reemplazo Factores de riesgo
- 16. Manifestaciones clínicas Generales: cansancio, pérdida de peso inexplicable, fiebre prolongada (sinproceso infeccioso) y alteraciones de la temperatura. “Pleuritis”(MÁS COMÚN): dolor torácico y fiebre. Nefritis: hinchazón de caras y piernas Trastornos psiquiátricos Eritema en “alas de mariposa” y caída del cabello Disminución del número de células sanguíneas
- 17. Más comunes Enfermedad pleural Derrame pleural Pleuritis ( MÁS COMÚN) Enfermedad parenquimatosa Neumonitis lúpica aguda Síndrome de dificultad respiratoria aguda Hemorragia alveolar difusa Neumonitis intersticial crónica Disfunción diafragmática Participación vascular Hipoxemia reversible aguda Embolia pulmonar/ enfermedad tromboembolica Hipertensión pulmonar Enfermedades de vías respiratorias Enfermedades obstructivas del pulmón Enfermedad de la vía aérea superior Manifestaciones pulmonares
- 18. Fisiopatología
- 19. Compromiso pleural: 30-50% de pacientes desarrollan inflamación sintomática de la pleura Compromiso parenquimatoso: - Neumonitis lúpica aguda: 1-12% - Enfermedad pulmonar intersticial crónica: 3-13% - Síndrome de pulmón encogido: 0.6%-0.9% - Hemorragia alveolar difusa: 20% Compromiso vascular: - Hipertensión pulmonar: 0.5-4% - Tromboembolismo Compromiso de la vía aérea: 30% de los pacientes Causas secundarias: - Complicaciones infecciosas - Reacciones adversas a medicamentos: metrotexato (toxicidad) FORMAS DE ENFERMEDAD PULMONAR ASOCIADA A LUPUS
- 20. Diagnóstico El diagnóstico se basa principalmente en: Radiografía de tórax (en algunos casos) Cuadro clínico Pruebas de función respiratoria Pruebas de Laboratorio Medición de anticuerpos: Anticuerpos antinucleares Anticuerpoa anti DNA Anticuerpos antifosfolípidos Estudio histológico Tomografía computada de alta resolución.
- 21. Hallazgos radiológicos de Lupus Pleuresía Lúpica Se observa derrame pleural unilateral o, habitualmente, bilateral. Neumonía Lúpica Aguda Se evidencian infiltrados uni o bilaterales, en algunas ocasiones acompañados de derrame pleural. Disfunción Diafragmática reducción de los volúmenes pulmonares en lo que constituye la imagen de pulmón restrictivo. Hemorragia Alveolar La imagen radiológica muestra infiltrados bilaterales acinares, difusos y heterogéneos, a predominio de los lóbulos pulmonares inferiores. Neumopatía Intersticial Difusa Crónica compromiso intersticial a predominio basal, en ocasiones, elevación de las cúpulas diafragmáticas y derrame pleural.
- 22. Tratamiento
Notas del editor
- neumonía intersticial usual. A) La TCAR a nivel de las bases pulmonares (ventana para pulmón) muestra un patrón reticular bilateral de localización simétrica y subpleural asociado a bronquiectasias de tracción (cabeza de flecha). La presencia de pequeños quistes subpleurales de tamaño milimétrico (flechas) es un hallazgo característico de este patrón. B) La reconstrucción coronal demuestra claramente la localización basal y la presencia de panalización (flechas). Neumonía inersticial no específica. La TCAR a nivel de las bases pulmonares (ventana para pulmón) muestra un patrón bilateral “en vidrio deslustrado” asociado a la dilatación irregular de algunos pequeños bronquiolos distales (bronquiolectasias de tracción) (flechas). Neumonía organizada. Signo del “halo inverso”. La TCAR a nivel de las bases pulmonares (ventana para pulmón) muestra múltiples imágenes redondeadas caracterizadas por una zona central de densidad “en vidrio deslustrado” rodeada por una zona de mayor densidad (“halo inverso”) (flechas).
- Patrón de hipertensión arterial pulmonar. A. Radiografía simple de tórax PA de un paciente con EPOC e hipertensión pulmonar. B. Esquema de patrón de hipertensión pulmonar. Se visualiza crecimiento de la arteria pulmonar principal (puntas de flecha negras en la radiografía y marca naranja en el esquema) y crecimiento de los hilios pulmonares, más notoriamente el derecho (puntas de flecha blancas). La vasculatura pulmonar periférica está disminuida en número y calibre.
- Tradicionalmente los esteroides son la base del tratamiento de EPI asociado a AR, con o sin agentes citotóxicos e independientemente de los hallazgos histopatológicos. La experiencia de otras terapias como ciclofosfamida, ciclosporina, azatioprina e hidroxicloroquina es limitada. Actualmente, algunos estudios han demostrado que los inhibidores de TNF-α (infliximab, adalilumab y etanercept) mejoran el pronóstico de los pacientes con EPI asociada a AR, aunque, estos hallazgos no han sido uniformes. Por otro lado la terapia con Anti-CD20 podría tener algún beneficio en estos pacientes. Recientemente se reportaron casos de toxicidad pulmonar fatal asociada a rituximab y a otros agentes citotóxicos.
- Radiografía de tórax con opacidades heterogéneas bilaterales diseminadas en paciente con diagnóstico de hemorragia alveolar difusa Elevación de ambos hemidiafragmas en relación con disfunción diafragmática. Atelectasias basales.
