Opioides Mayores en DCNO
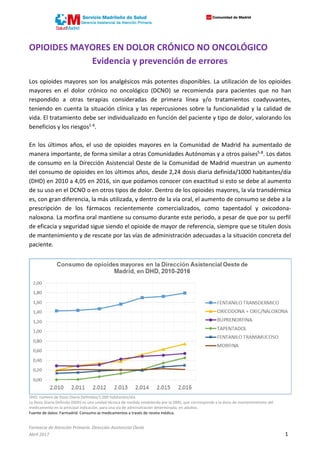
- 1. Farmacia de Atención Primaria. Dirección Asistencial Oeste Abril 2017 1 OPIOIDES MAYORES EN DOLOR CRÓNICO NO ONCOLÓGICO Evidencia y prevención de errores Los opioides mayores son los analgésicos más potentes disponibles. La utilización de los opioides mayores en el dolor crónico no oncológico (DCNO) se recomienda para pacientes que no han respondido a otras terapias consideradas de primera línea y/o tratamientos coadyuvantes, teniendo en cuenta la situación clínica y las repercusiones sobre la funcionalidad y la calidad de vida. El tratamiento debe ser individualizado en función del paciente y tipo de dolor, valorando los beneficios y los riesgos1-4. En los últimos años, el uso de opioides mayores en la Comunidad de Madrid ha aumentado de manera importante, de forma similar a otras Comunidades Autónomas y a otros países5-8. Los datos de consumo en la Dirección Asistencial Oeste de la Comunidad de Madrid muestran un aumento del consumo de opioides en los últimos años, desde 2,24 dosis diaria definida/1000 habitantes/día (DHD) en 2010 a 4,05 en 2016, sin que podamos conocer con exactitud si esto se debe al aumento de su uso en el DCNO o en otros tipos de dolor. Dentro de los opioides mayores, la vía transdérmica es, con gran diferencia, la más utilizada, y dentro de la vía oral, el aumento de consumo se debe a la prescripción de los fármacos recientemente comercializados, como tapentadol y oxicodona- naloxona. La morfina oral mantiene su consumo durante este periodo, a pesar de que por su perfil de eficacia y seguridad sigue siendo el opioide de mayor de referencia, siempre que se titulen dosis de mantenimiento y de rescate por las vías de administración adecuadas a la situación concreta del paciente. DHD: número de Dosis Diaria Definidas/1.000 habitantes/día. La Dosis Diaria Definida (DDD) es una unidad técnica de medida establecida por la OMS, que corrresponde a la dosis de mantenimeineto del medicamento en la principal indicación, para una vía de adminsitración determinada, en adultos. Fuente de datos: Farmadrid. Consumo de medicamentos a través de receta médica.
- 2. Farmacia de Atención Primaria. Dirección Asistencial Oeste. Abril 2017 2 OPIOIDES MAYORES DISPONIBLES ACTUALMENTE EN EL MERCADO: Lugar en terapéutica Principio activo Vía de admon Presentaciones Indicación-Evidencia Pautas según vía de administración Morfina oral Liberación rápida Comp: 10, 20 mg Comp efervescentes: 20 mg Solución oral: 2 y 20 mg/ml Tratamiento prolongado del dolor crónico intenso y para el alivio de los dolores post-operatorios -Opioide de referencia para el DCNO cuando se requiere incorporar un opioide mayor.11 Dosis inicio: 5-10 mg/4h. Si se precisa, incrementos de dosis del 25-50 % al día, hasta alcanzar la dosis analgésica óptima. Liberación prolongada Comp: 5,10,15, 30, 60, 100, 200 mg Dosis inicio: 10 mg/12h sc, im o iv Sol inyectable:10 y 20 mg/ml Tratamiento de dolor intenso y dolor asociado a infarto de miocardio Dosis inicio: 5-20 mg/4h (generalmente 10 mg/4h) Fentanilo transdérmica Liberación prolongada Parche:12,5, 25, 50, 75,100 mcg/h Dolor crónico que requiere analgesia con opioides -Evidencia débil en el DCNO a largo plazo (> 6 meses) en lumbalgia5 . - Alternativa a la morfina vía oral cuando hay intolerancia o no es posible la vía oral8 . - No se recomienda su uso en pacientes no tratados previamente con opioides. Tampoco iniciar en los últimos años de vida5 . Dosis inicio: 12,5-25 mcg/h Cambio de parche cada 3 días oral, nasal* Liberación rápida Comp sublinguales: 100, 200, 300, 400, 600, 800 mcg Comp para chupar: 200, 400, 600, 800, 1200, 1600 mcg Laminas bucales: 200, 400, 600, 800,1200 mcg Comp bucales:100, 200, 400, 600, 800 mcg Nebulizador nasal: 50,100, 200, 400 mcg Dolor irruptivo en adultos con cáncer que ya están recibiendo tratamiento de mantenimiento con opioides para el dolor oncológico. La dosis óptima de fentanilo vendrá determinada por el ajuste ascendente, de forma individual en cada paciente. Oxicodona oral Liberación rápida Solución oral: 10 mg/ml Cápsula oral: 5,10, 20 mg Dolor intenso -No presenta un mejor beneficio/riesgo que morfina en DCNO -No ha demostrado valor para tratar neuropatía diabética dolorosa, ni neuralgia postherpética u otras afecciones de dolor neuropático ni para la fibromialgia12 . Dosis inicio: 5 mg cada 4-6 h. Si se precisa, incrementos del 25-50 % al día, hasta alcanzar dosis óptima. Liberación prolongada Comp: 5,10, 20, 40, 80 mg Dosis inicio: 5-10 mg/12 h
- 3. Farmacia de Atención Primaria. Dirección Asistencial Oeste Abril 2017 3 Principio activo Vía de admon Presentaciones Indicación-Evidencia Pautas según vía de administración Oxicodona sc o iv Sol inyectable: 10 mg/ml Dolor intenso Dosis inicio SC: 5 mg/4 h Dosis inicio IV: 2 mg/h Oxicodona- naloxona oral Liberación prolongada Comp oxicodona + naloxona: 10/5, 20/10, 40/20, 5/2,5 mg Dolor intenso, que sólo se puede tratar con opioides. - En los estudios de eficacia de la asociación, no se ha conseguido evitar totalmente la necesidad del uso de laxantes. - No existen estudios comparativos directos frente a morfina asociada a laxantes profilácticos13 . Misma dosis y pauta de inicio que la oxicodona en monoterapia Hidromorfona oral Liberación prolongada Comp 4, 8, 16, 24, 32 mg Dolor intenso - Opioide de alta potencia y con mayor riesgo de abuso que la morfina. - Perfil de efectividad y efectos adversos superponible al de morfina y restos de opioides14 . Dosis inicio: 2-4 mg/12 h, no superando la dosis de 8 mg/24h. Buprenorfina transdérmica Liberación prolongada Parche 35, 52.5, 70 mcg/h Dolor moderado a severo oncológico y dolor severo que no responda a analgésicos no opioides - Parece ser menos eficaz que morfina y no se dispone de estudios frente a fentanilo transdérmico5 . -Tiene techo terapéutico. - Propiedades agonistas y antagonistas y puede precipitar un síndrome de abstinencia en pacientes dependientes a otros opioides9 . Dosis inicio: 35 mcg/h Cambio de parche cada 3 días oral Liberación rápida Comp sublinguales 0,2 mg Dosis inicio: 0,2 -0,4 mg/6-8h im o iv Sol inyectable: 0,3 mg/ml Dosis inicio: 0,3-0,6 mg/6-8h Tapentadol oral Liberación rápida Comp 50, 75, 100 mg Dolor agudo de moderado a intenso que sólo se puede tratar con opioide. -Datos insuficientes para valorar la eficacia frente a morfina15-16 . Agonista receptores u-opioides e inhibidor de la recaptación de noradrenalina. -Químicamente similar a tramadol Dosis inicio: 50 mg/4-6h Liberación prolongada Comp 25, 50, 100, 150, 200, 250 mg Dosis inicio: 50 mg/12h Adaptado de las fichas técnicas9 y, de las referencias 2 y 3 SIGLAS: im: intramuscular, iv: intravenosa, sc: subcutánea *El fentanilo transmucoso por vía oral o nasal sólo tiene indicación en ficha técnica para el tratamiento del dolor irruptivo en pacientes con cáncer y que ya reciben tratamiento de mantenimiento con opiáceos8. Su uso en pacientes con DCNO se considera un uso off-label o fuera de indicación. Para realizar la prescripción en estos casos, el médico debería justificar la inexistencia de alternativas autorizadas y obtener el consentimiento del paciente después de informar de los riesgos.
- 4. Farmacia de Atención Primaria. Dirección Asistencial Oeste. 7-04-2017 4 OPIOIDES MAYORES: ¿Cómo utilizar los opioides en el DCNO? Las últimas recomendaciones en el DCNO insisten en que la titulación de opiáceos debe realizarse con formulaciones de liberación rápida, que permiten ajustar la dosis de manera individualizada y controlar mejor los efectos adversos que aparecen al inicio del tratamiento, y porque las formulaciones de liberación retardada se han asociado con un mayor riesgo de sobredosis2. Una vez conseguida la analgesia suficiente y el paciente esté controlado durante 2-3 días, comenzar con las formulaciones de liberación retardada, de mayor comodidad para el paciente. La rotación de opioides es una estrategia válida para conseguir un equilibrio adecuado entre la analgesia y la toxicidad. Consiste en cambiar de opioide o de vía de administración cuando con el opioide inicial no se consigue una analgesia adecuada o ésta se ve limitada por la aparición de efectos indeseables2,5. Las recomendaciones para realizar la rotación aconsejan calcular la dosis equianalgésica y disminuir la dosis inicial del nuevo fármaco un 25-50%, reevaluar y monitorizar los efectos del nuevo opioide a las 24-48 horas. En la siguiente tabla se recogen las dosis equipotentes de opioides de forma aproximada, no obstante la dosis debe individualizarse en cada paciente. La retirada del tratamiento con opioides debe realizarse de forma progresiva para minimizar los síntomas de abstinencia, teniendo en cuenta la dosis utilizada, el tiempo de duración del tratamiento y la respuesta clínica durante la retirada (reaparición del dolor o deprivación). Dosis equipotentes de opioides* 3,10,21 Tramadol oral/24 h 150 mg 200 mg 300 mg 450 mg 600 mg No administrar dosis superiores Tramadol parenteral/24 h 200 mg 300 mg 400 mg No administrar dosis superiores Morfina oral/24 h 10-30 mg 40 mg 60 mg 80 mg 90 mg 120 mg 180 mg 240 mg 360 mg Morfina subcutánea/24 h 15 mg 30 mg 45 mg 60 mg 90 mg 120 mg 180 mg Morfina intravenosa/24 h 10 mg 20 mg 30 mg 40 mg 60 mg 80 mg 120 mg Fentanilo parche transdérmico 12,5 mcg/h 25 mcg/h 37,5 mcg/h 50 mcg/h 75 mcg/h 100 mcg/h Buprenorfina sublingual/24 h 0,8 mg 1,2 mg 1,6 mg 3,2 mg Buprenorfina transdermica 17,5 mcg/h 35 mcg/h 52,5 mcg/h 70 mcg/h 105 mcg/h 140 mcg/h Oxicodona oral/24 h 10-15 mg 20 mg 30 mg 40 mg 45 mg 60 mg 80-100 mg 120-135 mg Oxicodona/naloxona oral/24 h 20/10 mg 40/20 mg 60/30 mg Hidromorfona oral/24 h 4 mg 8 mg 12 mg 16 mg 24 mg 32 mg 40 mg Tapentadol retard oral/24 h 100 mg 200 mg 300 mg
- 5. Farmacia de Atención Primaria. Dirección Asistencial Oeste. 7-04-2017 5 POTENCIALES PROBLEMAS DE SEGURIDAD El aumento en el uso de opioides se ha acompañado de un gran incremento en los eventos adversos, según se ha documentado en los países anglosajones. Los errores más frecuentemente descritos en los mismos han sido19: Errores de medicación potenciales relacionados con opioides mayores Errores de sobredosificación, por confusiones en la potencia al cambiar de opioides, por prescripción de dosis iniciales altas especialmente en pacientes que no han estado en tratamiento previo, etc. Prescripción incorrecta de múltiples opioides o de varios opioides en diferentes formulaciones y/o vías de administración No considerar las interacciones con otros medicamentos, principalmente benzodiacepinas y otros sedantes. Uso inapropiado en pacientes de riesgo (p.ej. pacientes con riesgo de depresión respiratoria o de edad avanzada). Administración incorrecta por los profesionales sanitarios o por los pacientes o cuidadores. Infravaloración del dolor y seguimiento inadecuado o insuficiente de los pacientes. Estos eventos adversos se han atribuido, entre otras causas, a una prescripción incorrecta, por el desconocimiento de las diferencias en la potencia de los distintos opioides y de las características de las diferentes formulaciones, a un inadecuado seguimiento de los tratamientos y a una administración incorrecta de los opioides, por problemas de comunicación entre los profesionales sanitarios y los pacientes o cuidadores, o la falta de educación a estos últimos. En nuestro medio se ha generalizado el uso de los parches de fentanilo. Diversos organismos de farmacovigilancia y seguridad del paciente han emitido alertas de seguridad sobre el uso de los parches de fentanilo. Entre otros, se han notificado casos de exposición accidental a fentanilo por transferencia del parche de la persona que los utiliza a otra, al estar en contacto directo y también por aplicación accidental en niños. También se han notificado algunos casos graves, incluyendo desenlace mortal en niños, por lo que la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) ha emitido recientemente una nota informativa para alertar de este riesgo (ver recomendaciones para pacientes y cuidadores)20. Los principales errores notificados con opioides mayores a través de CISEMadrid, en la Dirección Asistencial Oeste en el año 2016, ocurrieron en la administración incorrecta por los pacientes y por la sobredosificación por prescripción de dosis iniciales altas en pacientes que no han estado en tratamiento previo. Para abordar el riesgo de errores de medicación, diferentes instituciones sanitarias españolas han elaborado un documento que recoge la relación de prácticas seguras para el uso de opioides en pacientes con dolor crónico. Esta relación incluye prácticas dirigidas a las instituciones sanitarias, a los profesionales sanitarios, a los pacientes y a las familiares o cuidadores16.
- 6. Farmacia de Atención Primaria. Dirección Asistencial Oeste. 7-04-2017 6 Recomendaciones para profesionales sanitarios Prescribir opioides mayores sólo en aquellos pacientes que no responden o en los que no son aconsejables otros tratamientos analgésicos Antes del comienzo de la terapia, realizar una evaluación exhaustiva del paciente, revisando el tratamiento analgésico previo. Iniciar la prescripción con la dosis mínima y aumentar la dosis de forma progresiva, monitorizando al paciente para evaluar la efectividad, los posibles efectos adversos y los posibles usos abusivos de opioides. Evitar la prescripción concomitante de opioides menores y mayores, así como el uso de conjunto de benzodiacepinas y opioides (sobre todo en pacientes de edad avanzada). Evitar la prescripción de buprenorfina en pacientes en tratamiento con otros opioides, ya que puede precipitar un síndrome de abstinencia, incluyendo dolor. Cuando se va a cambiar de un opioide a otro, se debe calcular la dosis equianalgésica y reducir la dosis inicial del nuevo opioide entre un 25-50 %, para evitar una sobredosis accidental Suspender el tratamiento de forma gradual en pacientes cuyo dolor no ha respondido en un periodo adecuado a diferentes opioides. Asegurar una adecuada conciliación de los tratamientos con opioides en las transiciones asistenciales Asegurar la participación de los pacientes en el tratamiento y educarlos en el uso seguro de los opioides Recomendaciones para pacientes y cuidadores Conservar el prospecto del medicamento y leer detenidamente las instrucciones de uso respecto a la aplicación, almacenamiento y eliminación. Mantener los parches en todo momento fuera del alcance de los niños, tanto los que están sin utilizar como durante o después de su uso. Extremar las precauciones para evitar transferir el parche, por ejemplo, al compartir la cama o al estar en contacto con otra persona. Se deberá elegir cuidadosamente la zona de aplicación del parche y vigilar que quede bien adherido a la piel Utilizar parches intactos. No cortar nunca los parches por su cuenta sin consultar previamente, ni usar parches que estén dañados. No exponer al calor la zona en que se encuentra colocado el parche. Evitar el uso de mantas eléctricas, sauna, exposición solar, etc. El aumento de temperatura corporal puede aumentar la absorción de fentanilo. Informar en caso de fiebre. Evitar ejercicio extremo. Si accidentalmente se pega un parche en la piel de otra persona, deberá ser retirado inmediatamente. El parche, una vez usado, debe ser doblado de manera que el lado del adhesivo se pegue sobre sí mismo y debe ser almacenado y desechado de manera segura (no debe tirarse a la basura ni a desagües, debería llevarse a la farmacia
- 7. Farmacia de Atención Primaria. Dirección Asistencial Oeste. 7-04-2017 7 BIBLIOGRAFÍA 1. UpToDate. Use of opioids in the management of chronic non-cancer pain. Enero2017. Disponible en: http://uptodates.m- hmos.csinet.es/contents/use-of-opioids-in-the-management-of-chronic-non-cancer-pain?source=see_link#H2191246604 2. Kahan MMailis-Gagnon AWilson LSrivastava. Canadian guideline for safe and effective use of opioids for chronic noncancer pain: clinical summary for family physicians. Part 1: general population. Can Fam Physician. 2011 Nov; 57(11):1257-66. 3. Servicio Canario de la Salud. Uso adecuado de opioides mayores en el dolor crónico no oncológico. Bolcan septiembre 2016. Vol 8. Nº 22 4. Osakidetza. Opioides en el tratamiento del dolor crónico no oncológico. INFAC 2008; Vol. 16. Nº10. http:// www.osakidetza.euskadi.eus/contenidos/informacion/cevime_infac/eu_miez/adjuntos/infac_v16_n10.pdf 5. Osakidetza. Opiodes en el manejo del dolor. El difícil equilibrio entre la opiofobia y la opiofilia. INFAC 2014; Volumen 22. Nº5. http://www.osakidetza.euskadi.eus/contenidos/informacion/cevime_infac_2014/es_def/adjuntos/INFAC_Vol_22_5_Opioides.p df 6. Boletín de información farmacoterapéutica de Navarra. Bitn noviembre-dieciembre 2014. Volumen 22. Nº5. http://www.navarra.es/NR/rdonlyres/56A8FB8B-FEDF-4C55-B004-C4EE91169C0C/318098/Bit_v22n5.pdf 7. Servicio Canario de la Salud. Opioides mayores en dolor irruptivo ¿uso o abuso?. Infarma marzo 2016; Vol. 7. Nº4. http://www3.gobiernodecanarias.org/sanidad/scs/content/82935810-0630-11e6-83bb f34055cacf3e/ INFARMA_Dolor_ Irruptivo_Vol7_n4_marzo%202016%20-%20copia.pdf 8. Agencia Española de Medicamentos y Productos Sanitarios. Utilización de medicamentos opioides en España durante el periodo 2008-2015. Informe AEMPS. Disponible en: https://www.aemps.gob.es/medicamentosUsoHumano/observatorio/docs/opioides-2008-2015.pdf 9. Fichas técnicas. Disponibles en: https://www.aemps.gob.es/cima/fichasTecnicas.do?metodo=detalleForm 10. Junta de Andalucía. Guía de práctica clínica. Uso seguro de opioides en pacientes de situación terminal. 2010 11. Nuckols TK, Anderson L, Popescu I, et al. Opioid prescribing: a systematic review and critical appraisal of guidelines for chronic pain. Ann Intern Med. 2014 Jan 7;160(1):38-47. 12. Derry S, Stannard C, Moore R. Oxicodona para el dolor neuropatico y la fibromialgia en adultos. Cochrane Database of Systematic Reviews 2014 Issue 6. 13. Oxicodona/naloxone. Nuevo Medicamento a Examen nº 190. 2012. Disponible en: http://www.osakidetza.euskadi.eus/contenidos/informacion/cevime_nuevo_medicamento/es_nme/adjuntos/oxicodona_nalox ona_informe.pdf 14. Hidromorfona Oros Nuevo Medicamento a Examen nº 150. 2009. Disponible en: http://www.osakidetza.euskadi.eus/contenidos/informacion/cevime_nuevo_medicamento/es_nme/adjuntos/hidromorfona_fic ha.pdf 15. Tapentadol. Nuevo Medicamento a Examen nº 195. 2012. Disponible en: http://www.osakidetza.euskadi.eus/contenidos/informacion/cevime_nuevo_medicamento/es_nme/adjuntos/tapentadol_infor me.pdf 16. Tapentadol. Prescrire International. 2014;23(149);121-4 17. Scottish Intercollegiate Guidelines Network (SIGN). Management of chronic pain. Edinburgh:SIGN;2013. (SIGN publication no. 136). [December 2013]. Disponible en: http://www.sign.ac.uk/pdf/SIGN136.pdf 18. Real Decreto 1015/2009, de 19 de junio, por el que se regula la disponibilidad de medicamentos en situaciones especiales. BOE núm. 174, de 20 de julio de 2009. Disponible en: https://www.boe.es/diario_boe/txt.php?id=BOE-A-2009-12002 19. Prácticas seguras para el uso de opioides en pacientes con dolor crónico. Informe 2015. Documento de consenso sobrepractices para el manejo seguro de opioides en pacientes con dolor crónico. Ministerio de Sanidad, Servicios Sociales e Igualdad. Instituto para el Uso seguro de los medicamentos. http://calidadasistencial.es/wp-seca/wp-content/uploads/2015/09/2015-09-01- Prácticas-seguras-Opioides-Informe-final.pdf 20. Nota informativa. Parches transdermicos de fentanilo: riesgo de exposicion accidental en personas no usuarias de parches. Agencia Española de Medicamentos y Productos Sanitarios 16 de junio de 2014. Disponible en: http://www.aemps.gob.es/informa/notasInformativas/medicamentosUsoHumano/seguridad/2014/NI-MUH_FV_07-2014- fentanilo.htm 21. Arrieta M, Balagué L et al. Guía práctica de cuidados paliativos. Agencia de evaluación de tecnologías sanitarias del País Vasco, 2008. Guía Salud, Guías de práctica clínica en el Sistema Nacional de Salud. www.guiasalud.es