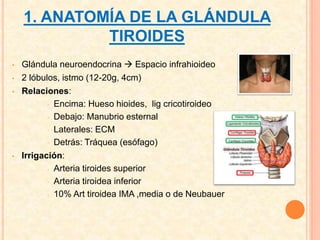
Este documento describe la anatomía, fisiología e hipotiroidismo. Define el hipotiroidismo como una disminución en la producción de hormonas tiroideas. Las causas más comunes son la tiroiditis autoinmune de Hashimoto y el hipotiroidismo iatrogénico post-tratamiento. El tratamiento consiste principalmente en la administración de levotiroxina sintética.