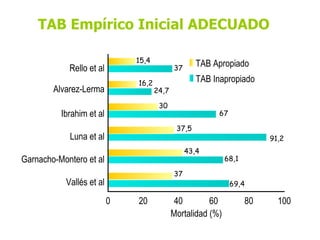
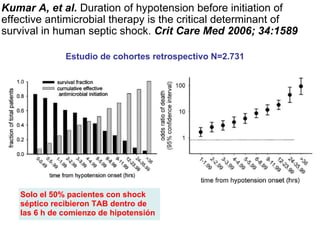
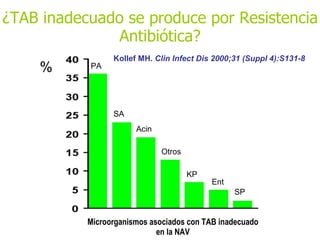
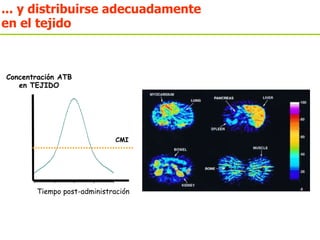
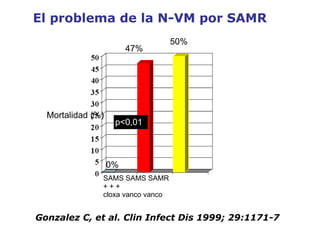
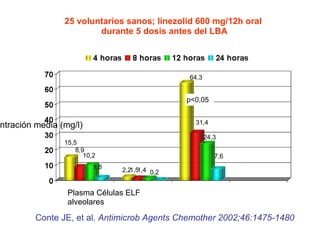
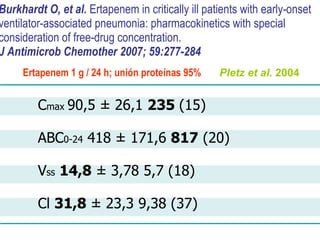
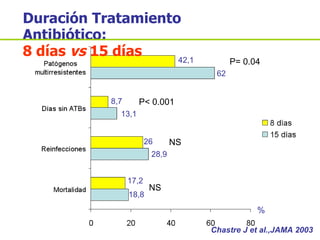
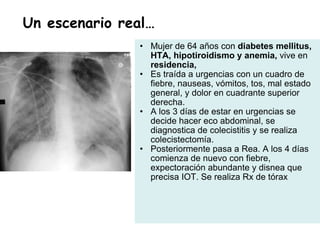
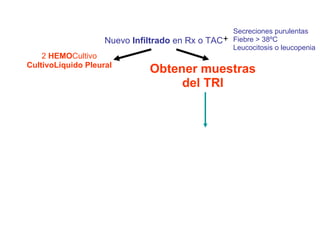
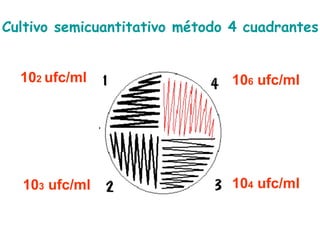
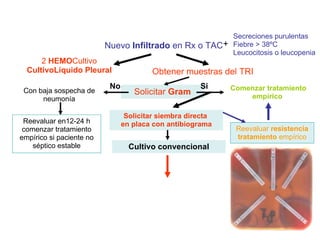
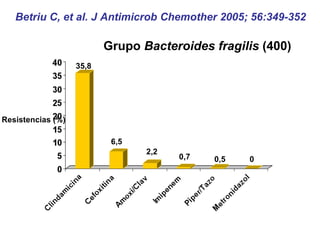
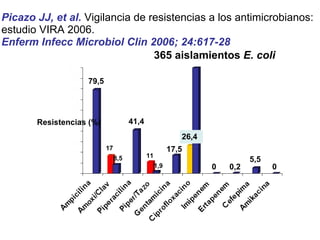
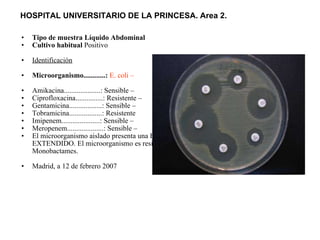
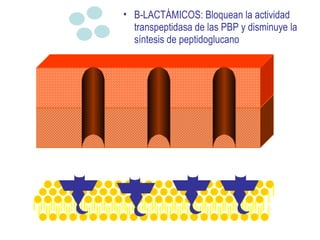
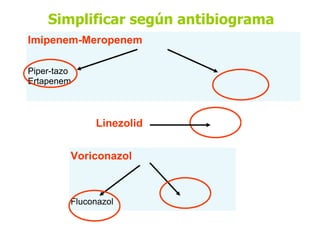
El documento discute los principios del tratamiento antibiótico empírico inicial en pacientes graves. Enfatiza la importancia de acertar el tratamiento desde el principio, teniendo en cuenta aspectos como la farmacodinámica y la duración adecuada del tratamiento. También resalta la necesidad de optimizar la administración de antibióticos para mejorar los resultados clínicos y reducir la aparición de resistencias.