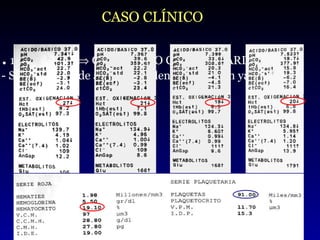
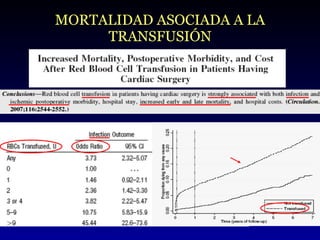
Este documento resume las estrategias para reducir la transfusión de sangre en cirugía cardíaca. Describe factores de riesgo de sangrado y estrategias preoperatorias, intraoperatorias y postoperatorias para minimizar las transfusiones, como aumentar los niveles de hemoglobina antes de la cirugía, el uso de agentes antifibrinolíticos y mantener un alto umbral para transfundir. Concluye que la adopción de estas medidas puede reducir las transfusiones innecesarias en hasta un 75% y mejorar los resultados para los pacientes.