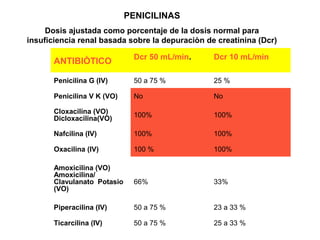
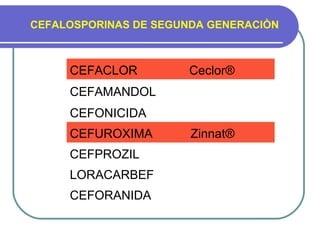
El paciente acude a consulta por fiebre y tos desde hace 6 días. A la exploración se observa eritema faríngeo, estertores y crepitantes en el pulmón derecho. Tiene antecedentes familiares de enfermedades como hiperlipidemia, diabetes y asma infantil. El documento proporciona detalles sobre los síntomas, exploración física y antecedentes del paciente para evaluar la necesidad de tratamiento antibiótico para una posible infección pulmonar.