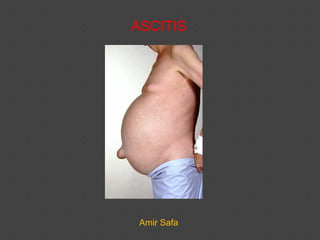
El documento describe la ascitis, definida como un aumento excesivo de líquido en la cavidad abdominal. Puede ser causada por cirrosis, malignidad u otras afecciones como insuficiencia cardiaca. Se clasifica en leve, moderada o de gran volumen dependiendo de la distensión abdominal. El diagnóstico incluye examen físico, análisis de líquido ascítico y pruebas de imagen. El tratamiento consiste en control etiológico, dieta baja en sal, diuréticos y paracentesis. Las complicaciones incluyen in