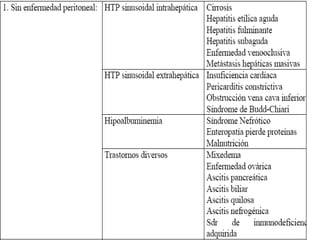
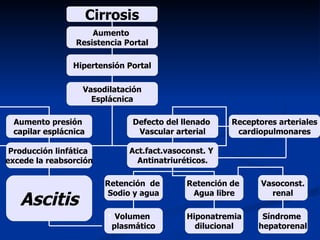
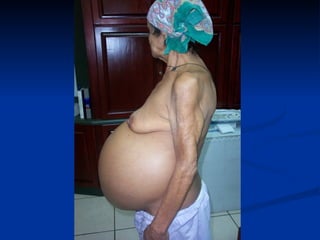
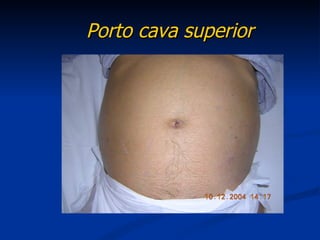
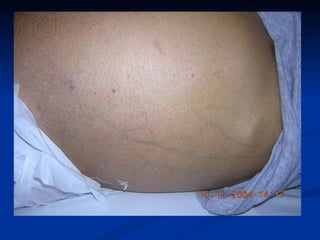
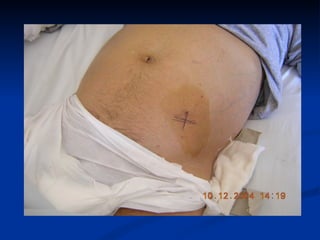
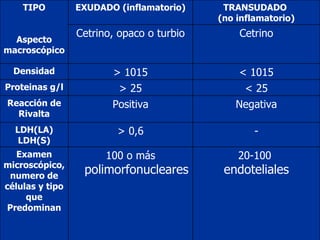
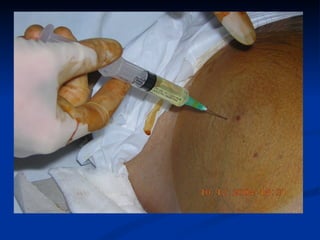
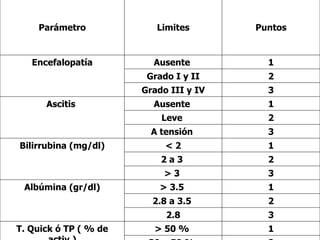
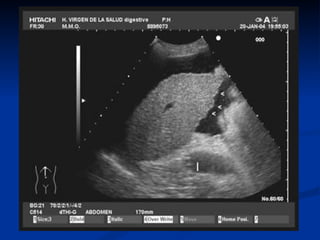
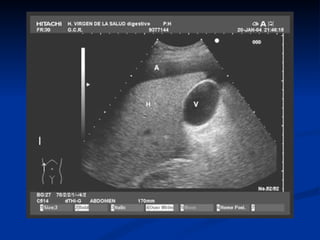
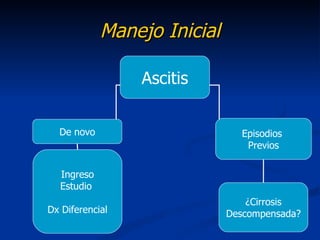
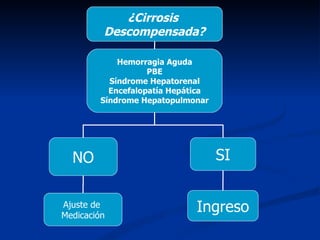
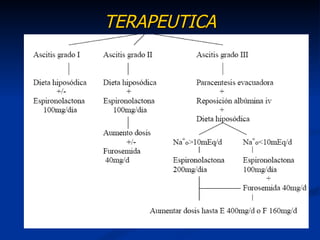
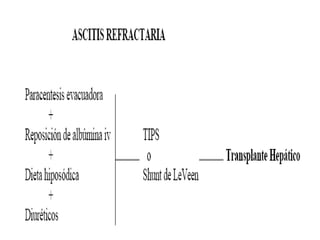
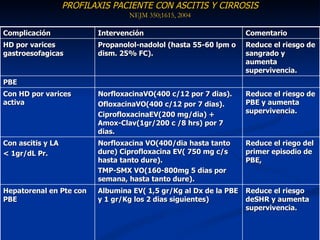
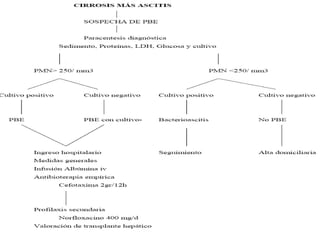
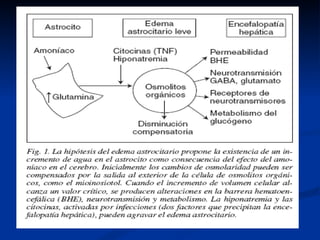
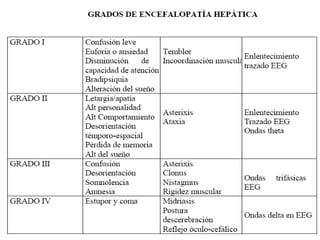
Este documento resume la etiología, patogenia, clasificación, diagnóstico y tratamiento de la ascitis. La ascitis se produce principalmente por hipertensión portal en pacientes con cirrosis hepática. El análisis del líquido ascítico es fundamental para el diagnóstico diferencial, incluyendo la medición del gradiente de albúmina suero-ascitis. La ecografía es el método de imagen preferido para diagnosticar y cuantificar la ascitis.