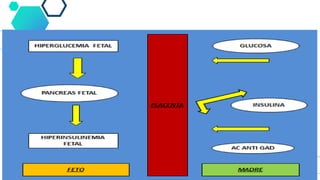
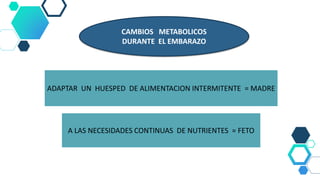
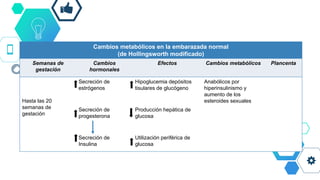
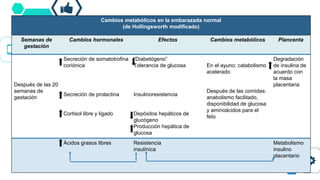
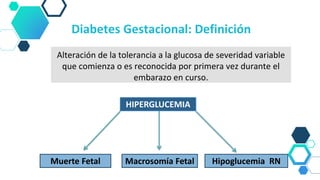
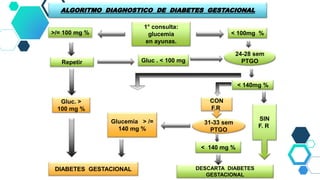
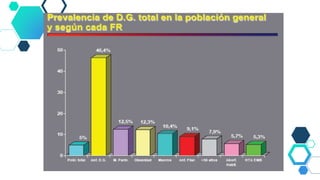
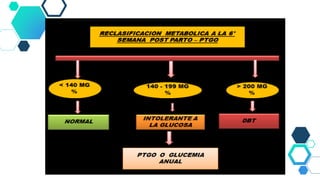
Este documento resume las principales recomendaciones sobre diabetes y embarazo de acuerdo a consensos de la ALAD y la SAD. Explica las modificaciones metabólicas normales durante el embarazo, la clasificación de diabetes gestacional y pregestacional, los factores de riesgo, el tratamiento, las complicaciones y el Hospital de Día de Diabetes y Embarazo.