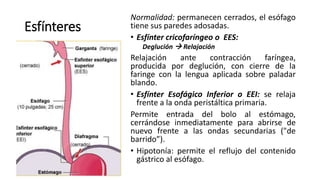
Este documento describe la anatomía, fisiología y algunas patologías benignas del esófago. Resume la anatomía del esófago, incluidas sus secciones, relaciones y funciones de los esfínteres. También describe trastornos como la hernia hiatal, la acalasia y los trastornos de la motilidad, así como sus causas, síntomas y tratamientos.