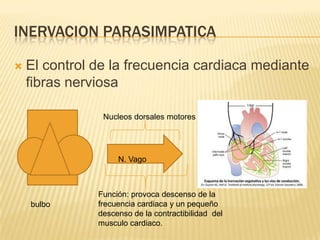
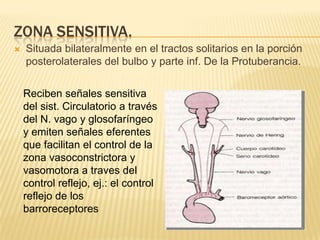
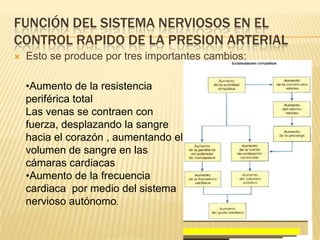
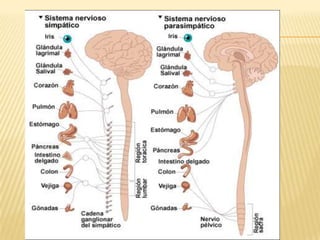
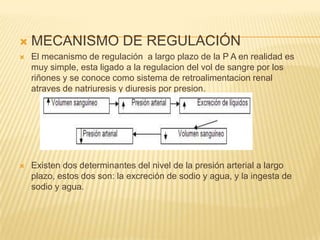
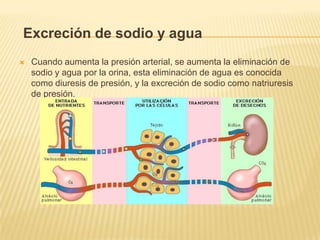
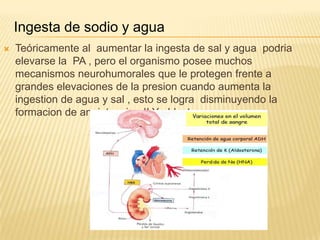
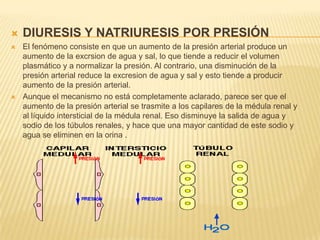
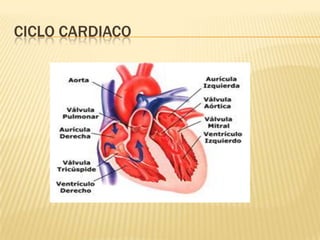
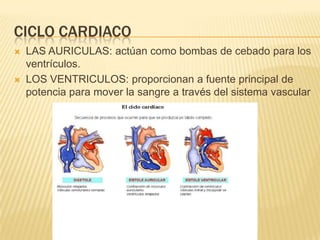
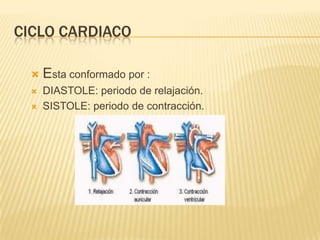
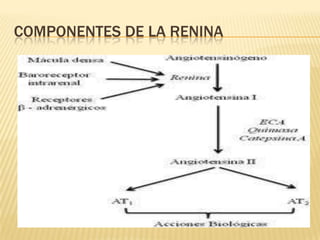
El documento describe la regulación nerviosa de la circulación y el control rápido de la presión arterial. Explica el papel del sistema nervioso autónomo simpático y parasimpático en el control de la circulación, así como los centros vasomotores del cerebro y los mecanismos reflejos que mantienen la presión arterial, como los barorreceptores. También cubre conceptos como el gasto cardíaco, la resistencia periférica y el ciclo cardíaco.