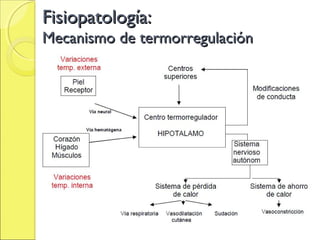
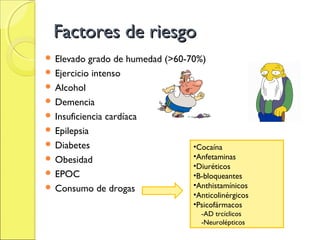
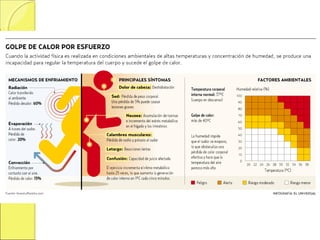
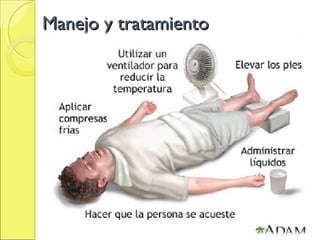
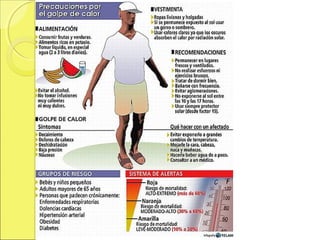
El documento describe el golpe de calor, una afección potencialmente mortal causada por una temperatura corporal elevada debido a una sobrecarga térmica. Se explican la fisiopatología, factores de riesgo, síntomas y diagnóstico. El tratamiento clave es el enfriamiento rápido del paciente mediante compresas frías, baños de inmersión u otras medidas para reducir la temperatura corporal por debajo de 38°C. Se requiere también apoyo de órganos y tratamiento sintomático.