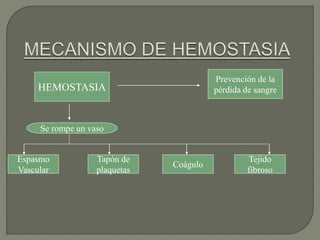
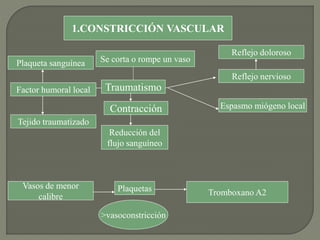
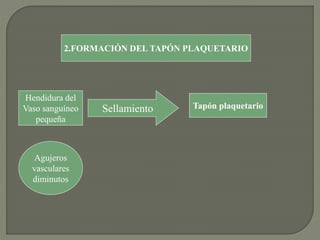
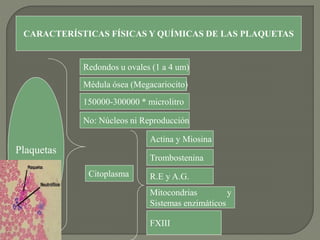
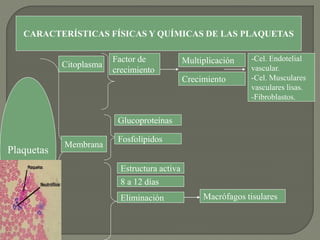
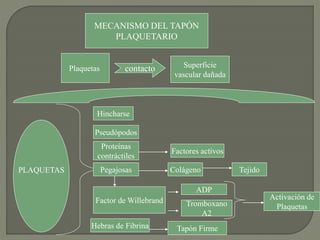
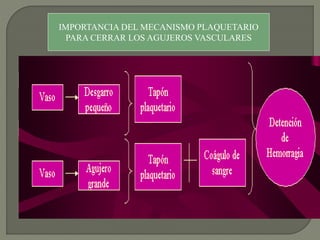
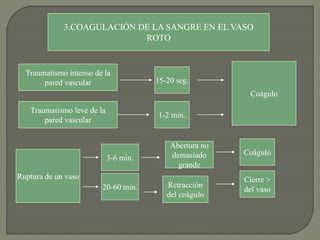
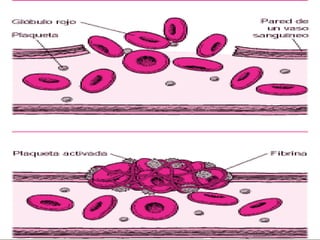
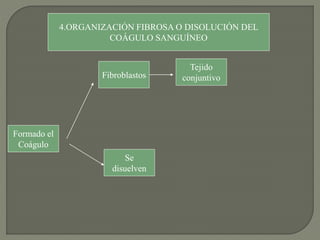
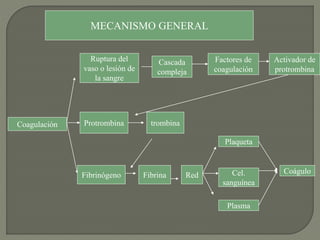
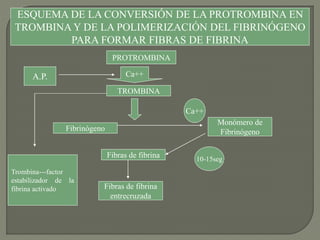
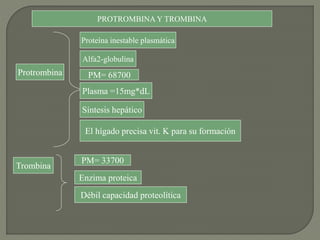
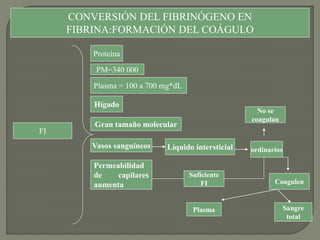
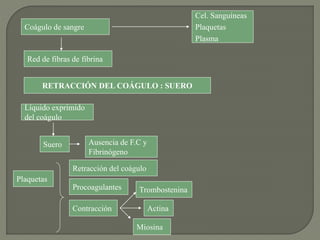
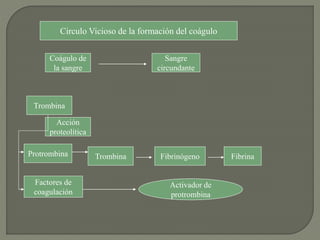
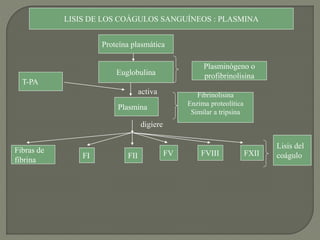
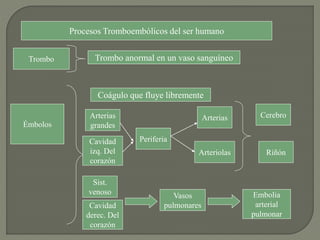
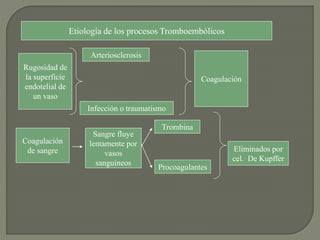
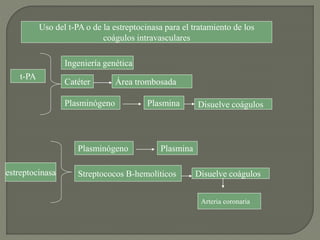
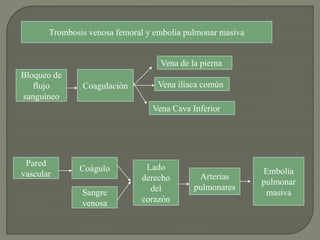
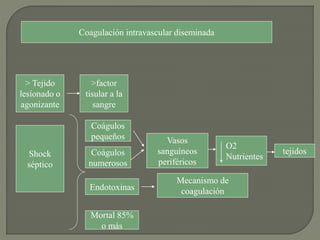
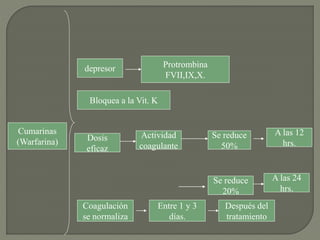
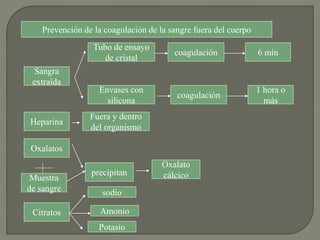
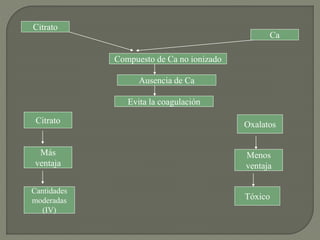
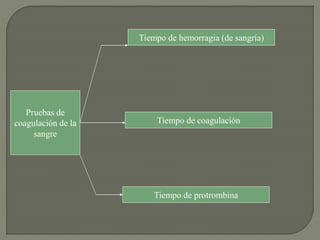
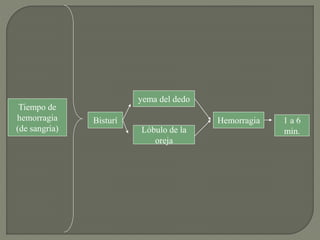
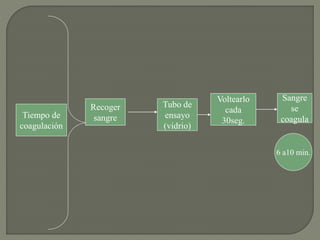
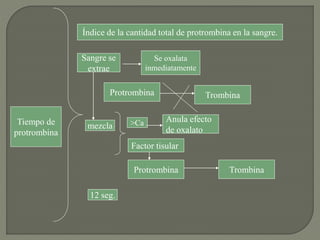
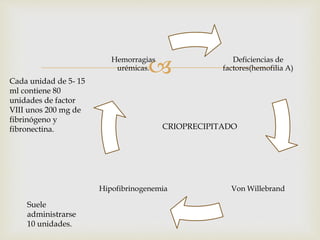
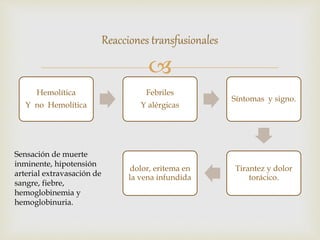
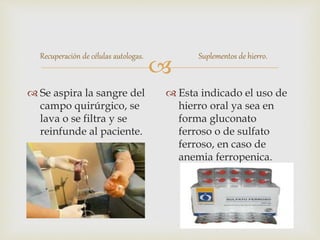
1) El documento describe los principales procesos de hemostasia y coagulación sanguínea, incluyendo la constricción vascular, la formación del tapón plaquetario y la coagulación de la sangre en el vaso roto.
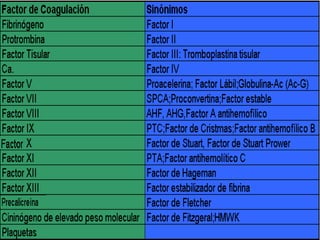
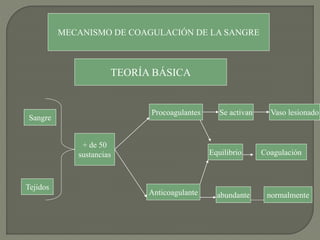
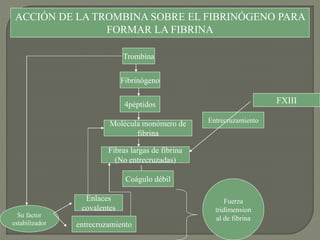
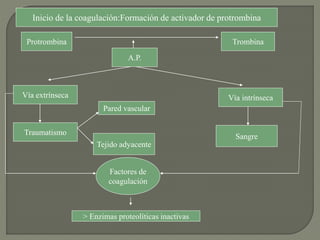
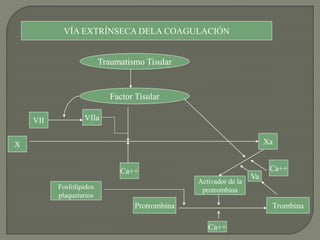
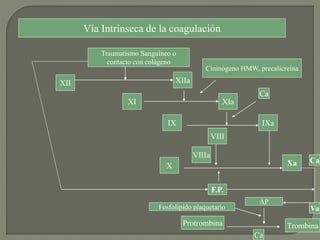
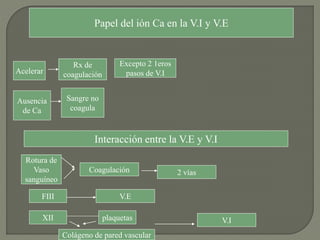
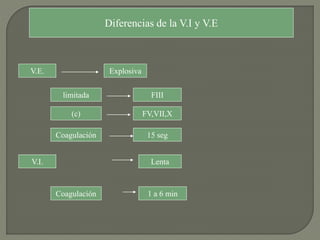
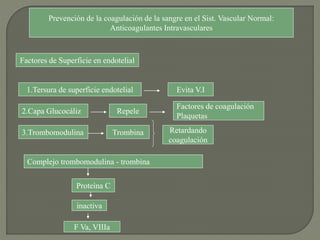
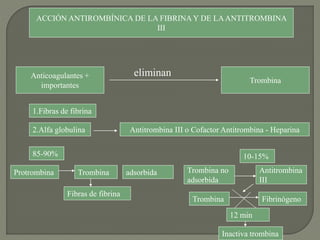
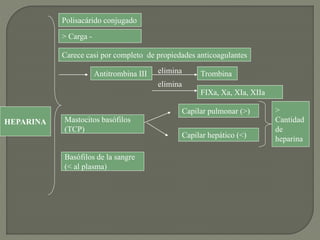
2) También explica el mecanismo de la coagulación a través de las vías intrínseca y extrínseca, y los factores que previenen la coagulación en los vasos normales.
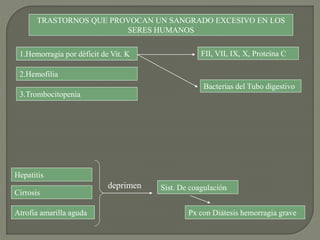
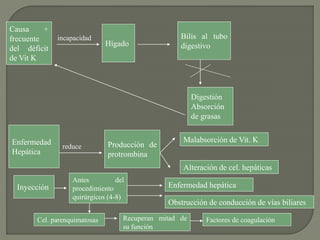
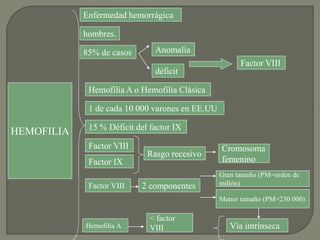
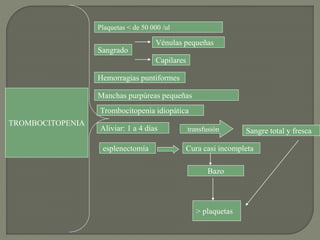
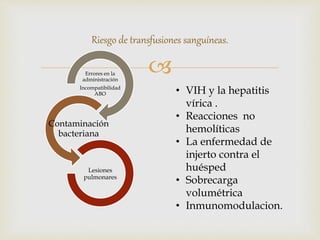
3) Finalmente, analiza diferentes trastornos hemorrágicos como la hemofilia y trombocitopenia