Parotiditis, tos ferina, tétano, polio y parasitosis por nematodos
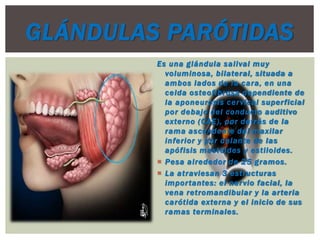
- 1. GLÁNDULAS PARÓTIDAS Es una glándula salival muy voluminosa, bilateral, situada a ambos lados de la cara, en una celda osteofibrosa dependiente de la aponeurosis cervical superficial por debajo del conducto auditivo externo (CAE), por detrás de la rama ascendente del maxilar inferior y por delante de las apófisis mastoides y estiloides. Pesa alrededor de 25 gramos. La atraviesan 3 estructuras importantes: el nervio facial, la vena retromandibular y la arteria carótida externa y el inicio de sus ramas terminales.
- 2. PAROTIDITIS Es una enfermedad infecciosa de origen viral que determina un aumento del tamaño de las glándulas salivales, en especial las parótidas. La mayoría de los casos afecta a niños entre 5 y 15 años de edad. La enfermedad no es frecuente en menores de 2 años. Ademas se afectan el SNC ,los testiculos y ovarios Vacuna Triple vírica(SPR).
- 3. CLASIFICACIÓN Las parotiditis aguda pueden ser: Primarias: En este grupo se incluye fundamentalmente la parotiditis epidémica o paperas, enfermedad contagiosa (infecciosa o transmisible, por gotitas) producida por un virus de la familia de los paramixovirus. Ataca preferentemente a niños de 5 a 16 años de edad, y se caracteriza por el aumento de tamaño de las glándulas salivales, casi siempre de las parótidas, que se ubican a ambos lados de las ramas ascendentes de la mandíbula. En los adultos y jóvenes puede extenderse a los testículos u ovarios. Los testículos pueden duplicar su tamaño. Secundarias: Suelen ser bacterianas y en general suelen aparecer en pacientes con algún tipo de estado de inmunosupresión.
- 4. SINTOMATOLOGÍA Fiebre Cefalea Anorexia Dolor Facial Dolor de garganta Mialgias Inflamación de las glándulas parótidas (las glándulas salivales más grandes, localizadas entre el oído y la mandíbula ) Inflamación de las sienes o mandíbula (área temporomandibular)
- 5. DIAGNÓSTICO
- 6. TRATAMIENTO
- 7. Etiopatogenia y Epidemiologia: El agente causal es el corynobacterium diphtheriae. En España como en la mayoría de los países , ha sido eliminada prácticamente gracias a la vacunación sistemática.
- 8. • Es una enfermedad extendida por todo el mundo. • Apareciendo en forma de epidemia. •Actualmente se ha conseguido la casi total erradicación. •Se ha logrado en todos los países desarrollados. •Pero persisten bolsas endémicas en áreas de África, Asia y América del sur.
- 9. • No provoca bacteriemia. • Es su exotoxina la que se disemina por el organismo a través de las sistemas circulatorios, sanguíneo y linfático. El corynibacterium diphtheriae tiene escaso poder de diseminación
- 10. Difteria nasal: • Comienzo insidioso, semejando una rinitis inespecífica, unilateral o bilateral. • Se acompaña de escasa sintomatología general. Difteria faríngea: • Inicia con fiebre poco elevada. Que suele mantenerse así durante todo el proceso. • También llamada faringoamigdalar o angina diftérica. Difteria cutánea: • Infección no progresiva. • Caracterizada por lesión ulcerada. Tras el periodo de incubación, que dura de uno a seis días, aparecen distintas según la localización anatómica de la enfermedad: Difteria nasal, faríngea o angina diftérica, laríngea o Crup Diftérico.
- 11. Miocarditis: • Puede presentarse entre la 1 y 6 semanas de la enfermedad y es una de las causas de muertes mas frecuentes en niños. Alteraciones Renales:: • La presencia de albumina aislada es hallazgo habitual y tiene poco valor. Polineuritis: • Afectación de los nervios periféricos y sus raíces por la toxina difteria, lo que ocurre en el 5-10% de los pacientes.
- 12. El diagnóstico se basara en la clínica. Prevención y educación sanitaria: -Profilaxis de exposición. -Activa. El tratamiento se basa en la antitoxina diftérica, que actúa neutralizando la toxina circulante de la sangre.
- 13. Es una enfermedad neurotxica ocacionada por la tetanospasmina, producida por el clostridium tetani
- 14. Costridium tetani es una bacteria grampositiva no encapsulada que forma esporas resistentes al calor, la desecación y los desinfectantes. Las esporas pueden encontrarse en la tierra, el polvo de casa, el intestino de los animales o heces humanas. Las heridas contaminadas con presencia de tejidos desvitalizados o con lesiones traumáticas profunda tienen mayor riesgo de desarrrollar la enfermedad
- 15. Tétano generalizado: Es la más frecuente de todas las enfermedades, se inicia de forma incidiosa con una rapidez progresiva de la musculatura voluntaria que generalmente aparecen en los músculos de la mandibula y del cuello. Tétano localizado: El tétano puede desarrollarse de forma circunscrita con aparición de espasmos y rigidez de los músculos cercanos a la herida. Tétano céfalico: Se desarrolla tras la existencia de una otitis media crónica, una lesión en la cara o la presencia de un cuerpo extraño. Tétano neonatal: La forma generalizada ocurre exclusivamente en hijos de madres no vacunadas y habitualmente después de una infeccion umbilical.
- 16. DIAGNÓSTICO Requiere excluir otras posibles causas de espasmos generalizados como: La tétania hipocalcémica, reacciones distónicas por fenotiazinas, crisis de hiperventilacion por histeria, envenenamiento por estricrina, encéfalitis o rabia. * Test clínico. 1. La imonoglobulina humana antitétanica (IGT). Se administran de 3.000 a 6.000 U DU vía IM. 2. Tétano neonatal 500 U y puede infiltrarse parte de la dosis alredor de la herida. 3. Antitoxina tétanica de origen bovino 4. Metronidazol de 30mg/kg/dia por vía EVo VO. la duración es de 10 a 14 dias. 5. Diazepam, Vercuronio. TRATAMIENTO
- 17. Enfermedad infecciosa aguda, de etiología viral, caracterizada por afectar a la sustancia gris de las astas anteriores de la medula espinal y causa parálisis facial. Casos notificados a distribución mundial en un 99% desde 1988 había pasado de 350.000mil casos. Pero luego de contar con las vacunas disminuyó a 1352 en el 2010, 650 en el 2011 y 222 en el 2012.
- 18. Reservorio: humanos (> niños ) Transmisión: ruta fecal- oral . Vía aérea Otras vías : alimentos, materiales contaminados con heces, aguas residuales y agua contaminada. Factores de riesgo: Déficits inmunitarios. Malnutrición. Embarazo. Amigdalectomía y adenoidectomia reciente ( < 1 mes ) Factores genéticos del niño.
- 19. Poliovirus, virus de ARN de cadenas simples sin cubierta. Pertenece a familia picornaviridae y genero entero virus. Existen 3 serotipos I, II, III. Serotipo I, ah demostrado una mayor tendencia a producir poliomielitis natural. Serotipo II y III, se han asociado a poliomielitis asociados a las vacunas.
- 20. Poliovirus penetran al ser humano a través del sistema digestivo, donde se pueden diseminar hasta el SNC, para provocar meningitis aséptica y parálisis fláccida. La primera replicación lo constituyen las células M de la mucosa intestinal, posteriormente el virus llega a los ganglios linfáticos regionales.
- 21. Asintomática ( 90% de los casos infectados ).Abortiva ( enfermedad menor ). Enfermedad mayor: ( formas : no paralítica y paralítica ). La forma típica es la enfermedad bifásica( enf. Menor seguida 3 a 4 días mas tarde enf. Mayor con o sin parálisis).
- 22. Epidemiológico Clínica Laboratorio: LCR: aspecto claro, ligeramente opalescente. células inicial : aumento de PMN, luego aumento de linfocitos 10-500 GB x c ( VN: 0-10 linfocitos ) Proteínas:DLN (35 mgrs% ) Glucorraquia DLN ( 50-80 mgr)
- 23. Aislamiento viral en cultivos celulares (muestras de heces o de isopados rectales) Diagnóstico serológico ( 7 a 21 días ) en sueros pareados para detectar: (Acs, neutralizantes, ELISA ).
- 24. Poliomielitis paralítica: esta indicado el ingreso hospitalario. Reposo, aislamiento, reducir deformidades esqueléticas y prevenir complicaciones .Manejo fisiátrico precoz. Desinfección concurrente de artículos de uso, secreciones faringeas, heces. Prevenir complicaciones.
- 25. La Bordetella Pertussis, se designan como: fase I: Que es la forma virulenta y antigénica del bacilo, en esta fase posee fimbrias, colonias con forma de cúpula, son traslucidas. Fase II,III,IV: Colonias grises y opacas, rugosas, pierde la capsula y el aspecto liso, desaparecen las fimbrias. Bordetella Parapertussis, Bordetella Bronchiseptica, producen cuadro clínico semejante a la tos ferina genuina. Enfermedad infecciosa que se caracteriza por tos violenta e intensa que produce sensación de asfixia.
- 26. Con la aparición de la vacuna disminuyo su incidencia en la mayor parte de los países desarrollados. Incremento en el numero de casos entre adolescentes y adultos jóvenes que han perdido el efecto de inmunidad. Fuente de contagio para los RN y lactante menor que sin Ac. No han iniciado su primo vacunación. Se presenta con mayor frecuencia en los meses de frio y en primavera, la edad de máxima incidencia comprende de 2- 5 años pero existe incidencia por debajo del primer año de vida.
- 27. Penetra en el organismo por vía aérea. Se producen alteraciones inflamatorias en la mucosa del tracto respiratorio desde la nasofaringe hasta los bronquios. El epitelio puede llegar a necrosarse. La bronconeumonía con exudado alveolar, que en ocasiones aparece en la tos ferina, es secundaria a invasión por estreptococos hemolítico y neumococo. En el SNC aparecen con frecuencia micro hemorragias cerebrales en pacientes que fallecen con convulsiones, hemorragias masivas y subaracnoideas.
- 28. • Duración de 1 semana o como máximo 10 días. • Se considera indemne. Periodo de incubación • Duración de Una o dos semanas manifestado con: • Rinitis, estornudos, lagrimeo, fiebre, tos leve y se hace intensa • Vómitos, faringe enrojecida • A la auscultación, sin signos físicos. Periodo catarral • Se prolonga de 4 a 6 semanas. Las características de la tos se van acentuando hasta llegar a “tos convulsiva”. • Quintas comienzan con inspiración profunda en número variable(de 10 a 20). Haciendo que presente rostro cianótico. • Espiración profunda, ruidosa, estridor, acceso de tos nocturno, mucosidad filante, flema, vómitos. Periodo de estado
- 29. Bronconeumonía. bronquiectasias, bronquitis, otitis media, encefalopatías, convulsiones. • Paresias, parálisis, que pueden ocasionar la muerte o secuelas neurológicas. Las complicaciones son las responsables de la mortalidad de la tos ferina. • Hay formas como las del lactante y complicaciones como las respiratorias y nerviosas, extraordinaria mente graves. Es una enfermedad que debe ser combatida desde el punto de vista profiláctico. • mediante la vacunación se ha conseguido disminuir la frecuencia y la gravedad.
- 30. Clínico, exámenes de laboratorio, y estudio radiológico. Diagnóstico diferencial: Se descartaran procesos que producen tos intensa como la traqueítis con tos espástica, faringitis viral prolongada, pleuritis, bronquitis asmática, laringitis, laringoespasmo. Estos procesos tienen cuadro clínico diferente y no deben confundirse. Es difícil la confusión con una neumonía.
- 31. • Si se trata de un lactante menor esta indicado defender al máximo la lactancia materna. • Las comidas serán frecuentes y poco abundantes. • Atmósfera de aire puro. Tratamientos dietéticos e higiénicos. • Salbutamol, disminuye intensidad y frecuencia de los accesos de la tos. • Antitusígenos y sedantes, oxigenoterapia, aspiración de moco, corticoides en formas asmáticas. Tratamiento Sintomático. • Eritromicina 40mg/kg VO x 7 a 10 días. 3 días de azitromicina o 7 días de claritromicina. • Cotrimoxazol durante 7 días. Antibióticos.
- 32. Clasificación PROTOZOOS *Entamoeba Hystolitica *Balantidium Coli *Giardia Lambia *Thrichomonas *Blastocystis VERMES *Ascaris *Trichuris Trichuria *Ancylostoma Duodenale CESTODOS *Taenia Saginata *Taenia Solium *Schistosomas
- 33. Clínica/diagnostico/tt o Patogenia Es el protozoo intestinal mas comun en el mundo. Viven el duodeno y primera porcion yeyunal donde pueden llegar a invadir las criptas glandulares y submucosa -Anomalias morfologicas de la mucosa intestinal -Sobrecrecimiento bacteriano CLINICA: -portador asintomatico -gastroenteritis autolimitada -diarrea cronica con mala absorcion intestinal DIAGNOSTICO: -Examen parasitologico Influencia de sales biliares -Inhibicion de enzimas pancreaticas TRATAMIENTO: -Metronidazo 20mg/kg/dia -tinidazol 30mg/kg/dia -Dieta
- 34. Cryptosporidium Es diferente , por su intensidad y duracion, entre los pacientes inmunocompetentes y los inmuno deprimidos. En ocasiones ha provocado lesiones hepatobiliares (colecistitis acalculosa y colangitis esclerosante) La investigación de quistes se puede efectuar en heces y líquido duodenal Hidratación oral *Paramomicina 30- 50mg/kg/dia
- 36. Ascaris lumbricoides: es el verme cilíndrico mas grande que se encuentra en el ser humano. Según la OMS la tercera parte de la población mundial está parasitada. Patogenia
- 37. ASCARIS. Clínica •En muchos casos no se aprecia sintomatología, salvo durante la fase respiratoria. Diagnóstico • Identificación de los huevos en las heces como principal dato diagnóstico. • Complementarios como: hemograma. Rx… Tratamiento •Mebendazol (100mg 2 veces al día durante un día) •Otras alternativas: tiabendazol (25mg/kg, 2 veces al día durante 2 días) Piperazina (50-75mg/kg en dosis única) o paomato de pirantel (11mg/kg/día en dosis única)
- 38. En su fase adulta es filiforme y de color blancuzco. En condiciones normales vive en la parte inferior del intestino delgado y, sobre todo en el ciego, pudiendo alojarse incluso en el apéndice.
- 39. Sintomatología Diagnóstico Tratamiento •Prurito anal, de predominio nocturno •Prurito perineal •Aplicación de una tira de celofán adhesivo en los pliegues del ano por la mañana antes de la defecación. •Medidas de higiene •Mebendazol (100mg en dosis única) o albendazol (400mg en dosis única), es recomendable repetir el tratamiento a las dos semanas.
- 40. La infestación por Toxocara provoca el cuadro conocido como visceral larva migrans y ocular larva migrans cuando el órgano más afectadoes el ojo. CLÍNICA. Puede presentarse con afectación del estado general, fiebre, palidez, distensión abdominal, vómitos y tos. Es frecuente encontrar hepatomegalia. Tratamiento: Dietilcarbamicina a la dosis de 6- 12 mg/kg/día, durante 7-10 días. TRATAMIENTO
- 42. Clínica: diarrea, adelgazamiento, discreta anemia y dolorimiento abdominal. Diagnóstico: identificación de los huevos o de los proglótidos en heces. Tratamiento: cloro-salicilamida o niclosamida. A dosis de 1 gramo en niños de 2 a 6 años y de 2 gramos en mayores de 6 años, administrándose de una sola vez tras el desayuno.
- 44. Es producida por la tenia equinococo, en sus dos variedades: Echinococcus granulosus, causante de las formas mas comunes, y Echinococcus multilocularis, que ocasiona los cuadros de equinococosis multilobular o alveolar. Patogenia
- 45. Diagnóstico Laboratorio: Hemograma, prueba de hemaglutación, test de aglutinación del látex; inmunoelectroforesis. Radiológico: En la forma pulmonar permite comprobar una imagen redondeada, bien delimitada, aunque a menudo con algunas depresiones, como si fueran los dedos de una mano que aprieta una naranja Tratamiento Quirúrgico, pero se aconseja como coadyuvante el mebendazol en tandas repetidas de 5-10 días de duración a la dosis de 100 a 200 mg dos veces al día. .