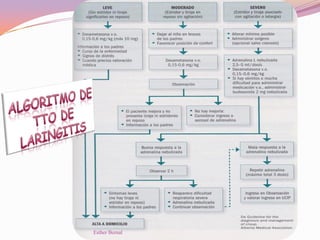
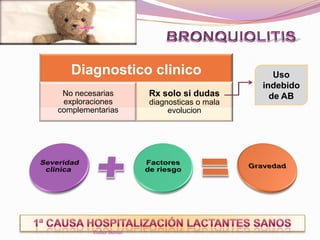
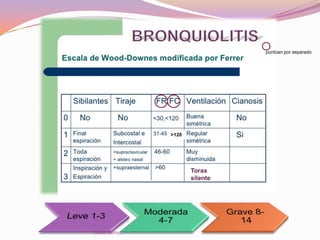
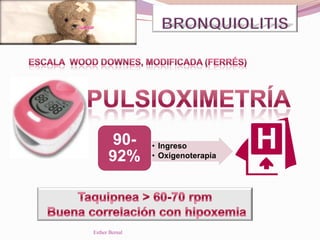
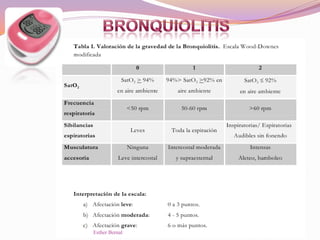
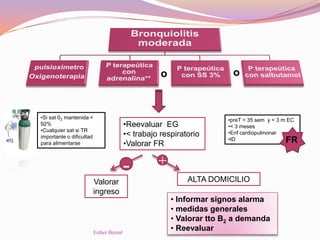
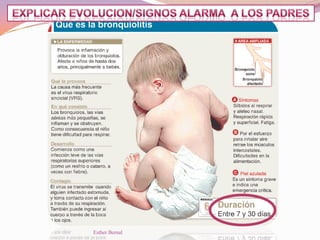
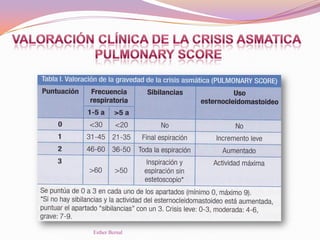
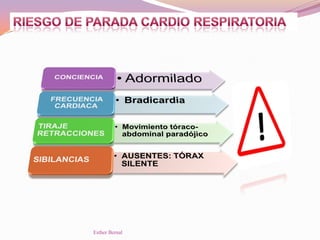
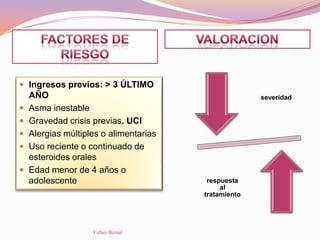
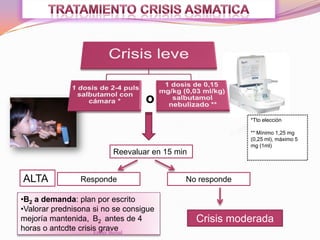
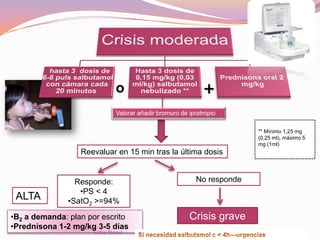
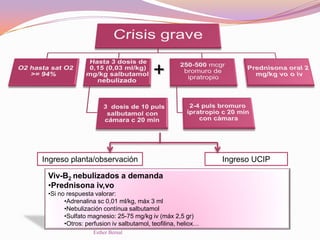
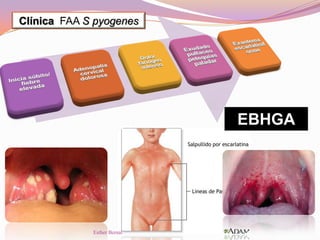
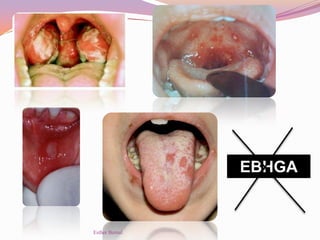
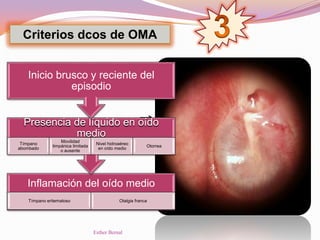
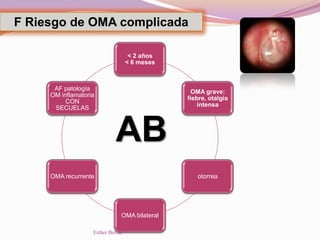
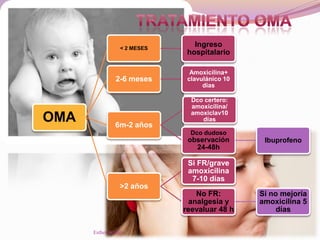
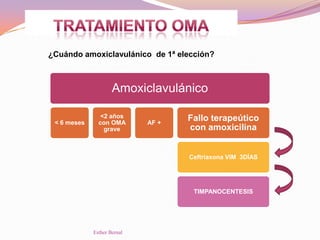
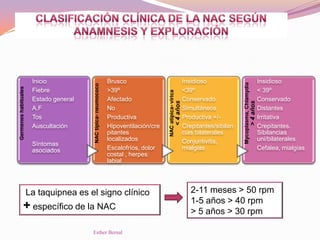
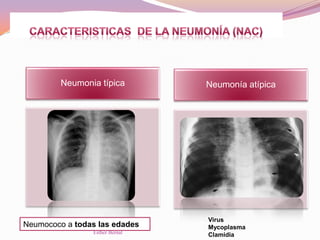
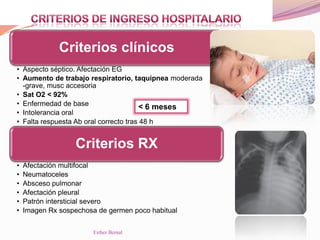
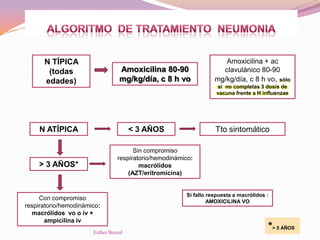
El documento aborda el diagnóstico y tratamiento de diversas patologías respiratorias en pediatría, destacando la laringitis y la bronquiolitis como condiciones comunes. Se describe la etiología, el cuadro clínico y las pautas de tratamiento, incluyendo el uso de corticoides y broncodilatadores. Además, se menciona la importancia del diagnóstico clínico para evitar el abuso de antibióticos en infecciones respiratorias infantiles.