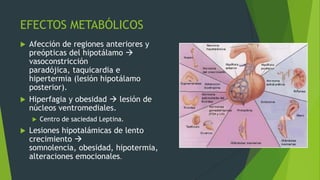
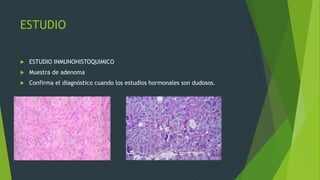
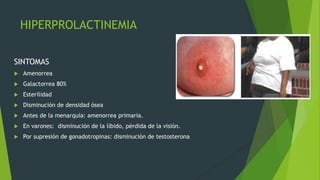
Este documento describe los adenomas hipofisiarios, tumores benignos que se originan en la hipófisis anterior. Explica que existen diferentes tipos de adenomas según la célula afectada y la hormona producida. Describe los síntomas, estudios de laboratorio e imagenología, y tratamientos quirúrgicos y médicos para cada tipo de adenoma hipofisiario.