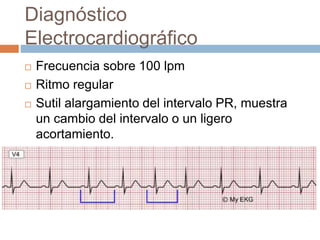
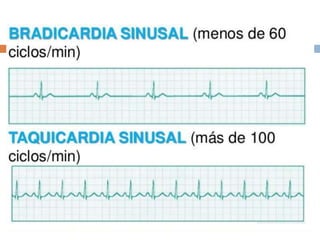
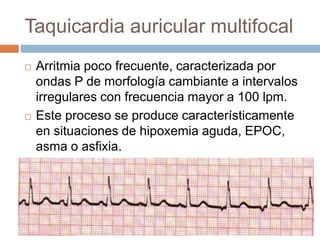
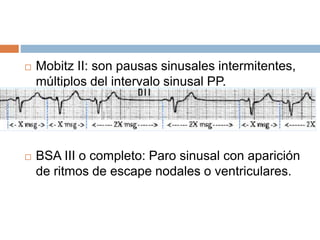
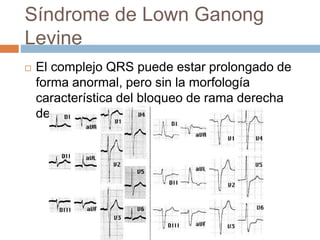
Este documento resume las arritmias cardiacas. Define las arritmias como variaciones del ritmo cardíaco causadas por trastornos del ritmo, la frecuencia o la conducción. Describe las principales causas y clasificaciones de las arritmias, incluyendo arritmias sinusales, auriculares, de la unión auriculoventricular y ventriculares. Explica los diagnósticos electrocardiográficos de diferentes tipos de arritmias como la taquicardia sinusal, la fibrilación auricular y las contracciones ventriculares pre