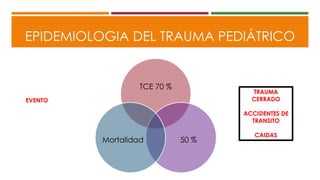
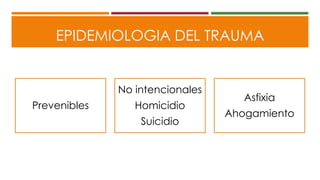
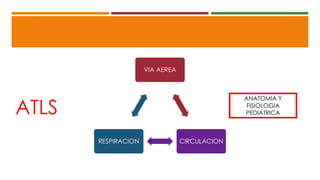
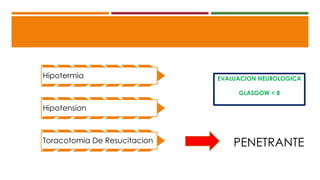
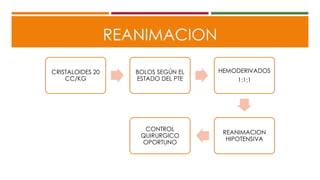
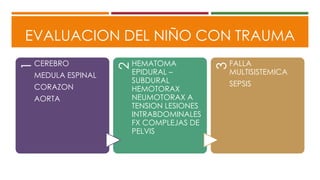
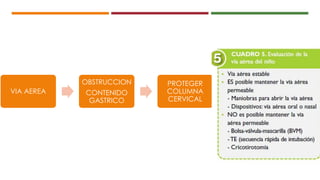
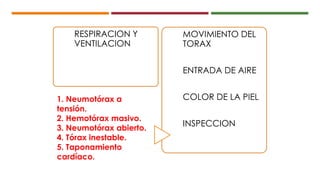
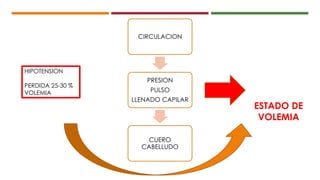
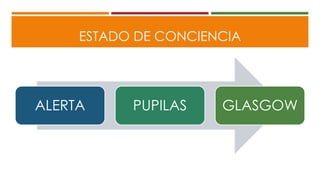
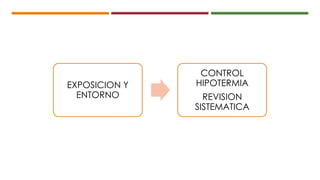
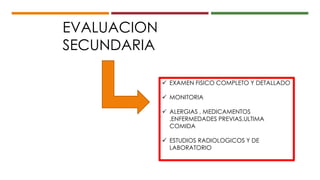
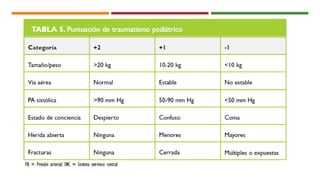
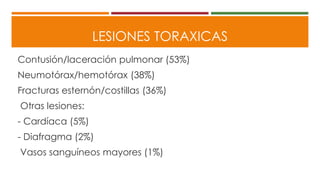
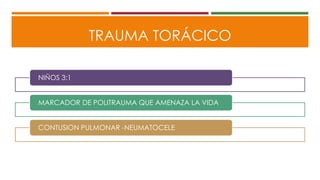
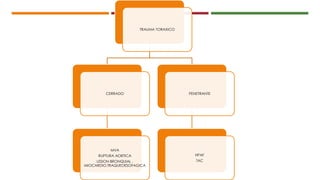
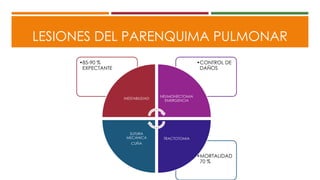
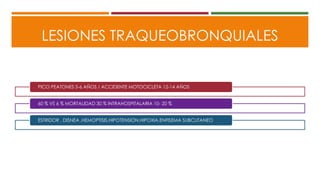
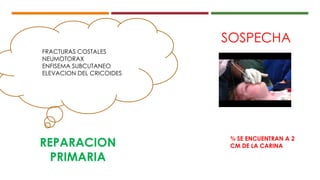
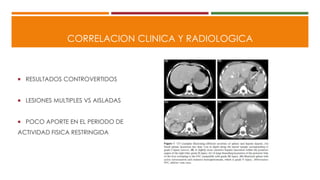
Este documento describe el enfoque del trauma pediátrico. Resalta la importancia de evaluar la vía aérea, respiración y circulación del niño traumatizado (ABC), así como su estado de conciencia. Explica las consideraciones particulares en la evaluación y tratamiento de lesiones torácicas, abdominales y de otros órganos en pacientes pediátricos. Finalmente, enfatiza un enfoque quirúrgico restrictivo en el trauma abdominal cerrado para controlar daños.