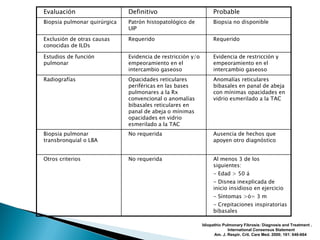
Este documento resume la Fibrosis Pulmonar Idiopática (IPF), incluyendo su definición, prevalencia, importancia del diagnóstico temprano, criterios diagnósticos, hallazgos clínicos, de laboratorio e imagenológicos, y concluye enfatizando la necesidad de un enfoque multidisciplinario para el diagnóstico de IPF.