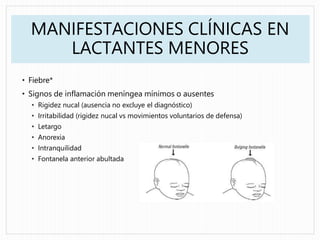
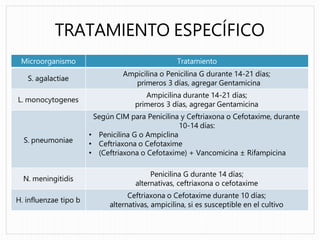
Este documento proporciona información sobre la meningitis en pediatría. Describe las generalidades de la meningitis, incluidas las causas y clasificaciones. Explica la epidemiología, manifestaciones clínicas, hallazgos en el líquido cefalorraquídeo y tratamiento de la meningitis bacteriana. También cubre la meningitis aséptica, incluida su epidemiología, manifestaciones clínicas, diagnóstico y tratamiento. Proporciona criterios para la derivación y hospitalización de pacientes con meningitis.