pancreas
- 1. PANCREAS
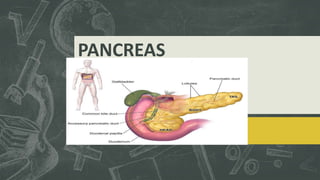
- 2. Generalidades. Tejido granular, suave, de coloración amarillenta. Longitud de aprox. 20cm. Pero de 95gr. Situado en el espacio posterior al estomago, a nivel de L2. Dos divisiones funcionales: Exocrina y Endocrina. Fuente de mayor parte de las enzimas digestivas.
- 3. Regulación de secreción pancreática. La función exocrina del páncreas recibe la influencia de la interacción intima de los sistemas hormonal y nervioso. El acido gástrico es el estimulo para la liberación de secretina por parte de la mucosa duodenal (células S) que estimulan la secreción de agua y electrolitos de las células canaliculares del páncreas. La liberación de colecistocinina (CCK) de la mucosa proximal del yeyuno y del duodeno es desencadenada en gran medida por la acción de ácidos grasos de cadena larga, aminoácidos esenciales y el propio acido estomacal.
- 4. La CCK induce la secreción de abundantes enzimas por parte de las células acinares del páncreas. El sistema nervioso parasimpático ejerce control significativo en la secreción pancreática. La secreción exocrina del páncreas recibe también la influencia de neuropeptidos inhibidores como: La Somatostaina El polipeptido pancreatico El peptido YY El neuropeptido Y La pancreastatina Entre otros….
- 5. Secreción de enzimas. La célula acinar es una estructura muy particularizada y se ocupa de la secreción de enzimas pancreáticas. Las proteínas sintetizadas por el retículo endoplasmico rugoso son procesados en el aparato de golgi para biodestinarse al sitio adecuado. El páncreas secreta enzimas amiloliticas, como la amilasa, hidrolizan almidón hasta la forma de oligosacáridos y a la del disacárido maltosa. Las sales biliares inhiben la lipasa en aislamiento, pero la colipasa se une a la lipasa e impide su inhibición.
- 6. El sistema nervioso desencadena la secreción de enzimas del páncreas, la estimulación neurológica es colinérgica y comprende la inervación extrínseca por parte del nervio vago neumogástrico y la inervación ulterior por los nervios intrapancreaticos.
- 7. Autoprotección del páncreas. El páncreas impide su propia digestión por mecanismos como: El empacado de proteasas pancreáticas en la forma de protoenzimas precursoras. La homoestasis de calcio intracelular Equilibrio acidobasico La sintesis de inhibidores de proteasa, protectores que se unen e inactivan el 20% de la actividad de tripsina intracelular. La quimotripsina C tambien ejerce lisis de la trpsina y la inactiva. Los inhidores de proteasa mencionados estan presentes en la celula acinar.
- 8. PANCREATITIS AGUDA La pancreatitis aguda tiene muchas causas, pero no se han dilucidado a detalle los mecanismo por los cuales los cuadros en cuestion desencadenan inflamacion. Los calculos vesiculares siguen siendo la causa principal de pancreatitis aguda en casi todas las series (30 a 60%).
- 9. El riesgo de pancreatitis aguda en personas que tienen cuando menos un calculo vesicular de menos de 5mm de diámetro. El alcohol es la da causa mas común, propicia 15 a 30% de los casos de esta enfermedad en estados unidos. La incidencia de hepatitis en alcohólicos es sorprendentemente pequeña 5/100,000, lo cual indica que además del volumen del alcohol ingerido, otros factores como el tabaquismo modifican la susceptibilidad de la persona a presentar daño pancreático. La hipertrigliceridemia es la causa de pancreatitis aguda en 1. a 3.8% de los casos. Muchos pacientes con hipertrigliceridemia, cuando son examinados mas adelante, muestran signos de una perturbación oculta y básica en el metabolismo de lípidos, quizá sin relación a la pancreatitis.
- 10. Activación de enzimas pancreáticas. La pancreatitis es un cuadro de evolución de 3 fases: Fase inicial se caracteriza por la activación de enzimas digestivas intrapancreaticas y daño de las células acinares. Fase segunda de la pancreatitis comprende la activación, quimoatraccion y secuestro de leucocitos y macrofagos en el páncreas, con lo cual se intensifica la reacción inflamatoria en el interior de la glándula. Fase tercera de la pancreatitis proviene de los efectos de enzimas proteoliticas y citocinas activadas, y liberadas por el páncreas inflamado en órganos distantes
- 11. Dolor abdominal. Es el principal síntoma de pancreatitis aguda. Varia desde una molestia leve hasta un dolor intenso, constante e impaciente. Este dolor se sitúa en el epigastrio y la región periumbilical y puede radiar al dorso, el tórax, los flancos y la mitad superior del vientre. En la exploración por lo común se advierte que el paciente esta en situación de angustia, adolorido y ansioso. Son bastante frecuentes signos como febrícula, taquicardia e hipotensión.
- 12. Diagnostico.
- 13. Intensidad de la pancreatitis aguda Johanni de los Santos.
- 14. Clasificación de la pancreatitis aguda
- 15. Estudios de imagen en la pancreatitis aguda En los estudios de imagen se identifican dos tipos de pancreatitis que son intersticial o necrosante. La pancreatitis intersticial se observa en 90 a 95% de las hospitalizaciones por pancreatitis aguda y se caracteriza por visceromegalia difusa, contraste homogéneo con el medio idóneo y cambios inflamatorios leves o adherencias peripancreáticas. Los síntomas por lo común muestran resolución en término de una semana de la hospitalización.
- 16. Pancreatitis aguda necrosante La pancreatitis necrosante aparece en 5 a 10% de los internamientos por pancreatitis aguda, y no evoluciona hasta después de transcurridos algunos días de internamiento. Se caracteriza porque el parénquima pancreático no capta el medio de contraste intravenoso y no presenta intensificación, por la presencia de manifestaciones de necrosis peripancreática, o por ambos factores.
- 17. TRATAMIENTO DE LA PANCREATITIS AGUDA la fluidoterapia intensiva Se administran analgésicos intravenosos, se valora la gravedad e intensidad, y se buscan causas que pudieran trascender en las medidas inmediatas o agudas.
- 18. Complicaciones de la pancreatitis aguda
- 19. PANCREATITIS RECIDIVANTE En promedio, 25% de los pacientes que han presentado un ataque de pancreatitis aguda, mostrará una recidiva. Los dos factores causales más comunes son consumo de bebidas alcohólicas y colelitiasis. En sujetos con pancreatitis recidivante sin una causa manifiesta en el diagnóstico diferencial se incorporarán entidades como enfermedad oculta de vías biliares que incluye microlitiasis, hipertrigliceridemia, fármacos, cáncer de páncreas, páncreas divisum y fibrosis quística.
- 20. PANCREATITIS EN PERSONAS CON SIDA La incidencia de pancreatitis aguda ha aumentado en individuos con sida por dos causas: 1) la elevada incidencia de infecciones del páncreas como las causadas por virus citomegálico, Cryptosporidium y el complejo de Mycobacterium avium, y 2) uso frecuente de fármacos por parte de pacientes de sida como didanosina, pentamidina, trimetoprim-sulfametoxazol, e inhibidores de proteasa. La incidencia ha disminuido extraordinariamente gracias a los progresos en la terapéutica.
- 21. PANCREATITIS CRÓNICA E INSUFICIENCIA EXOCRINA PANCREÁTICA
- 22. Fisiopatología La pancreatitis crónica es un proceso patológico caracterizado por daño irreversible del páncreas, situación distinta de la de cambios reversibles que se observan en la pancreatitis aguda. se ha podido advertir que la activación de células estrelladas que resulta en excreción de citocinas y producción de proteínas de la matriz extracelular es la causa de la inflamación aguda y crónica, y el depósito de colágeno en el páncreas. Sobre tal base, el trastorno se define por la presencia de anormalidades histológicas e incluyen en forma crónica inflamación, fibrosis y destrucción progresiva del tejido exocrino y finalmente el endocrino (atrofia)
- 23. Fisiopatología Se han vinculado diversas causas con la pancreatitis crónica, que causan las manifestaciones cardinales de la enfermedad como dolor abdominal, esteatorrea, adelgazamiento y diabetes mellitus . Se pensaba que el alcohol era la causa primaria de la pancreatitis crónica. Se advierte un vínculo neto entre el tabaquismo y la pancreatitis crónica. El humo del cigarrillo intensifica la susceptibilidad a la autodigestión del páncreas que predispone a la desregulación de la función CFTR de células canaliculares. El tabaquismo es un factor de riesgo independiente pero que depende de dosis.
- 24. Pancreatitis Crónica Mmifestaciones Dolor Abdominal Esteatorrea Hiperglucemia Síntomas dispépticos Perdida de peso
- 25. PANCREATITIS AUTOINMUNITARIA Se le ha designado con diversos nombres como pancreatitis esclerosante, pancreatitis tumefacta y pancreatitis destructiva no alcohólica, lo que depende, en parte, de los datos patológicos específi cos y de la presentación de manifestaciones extrapancreáticas. Sin embargo, en general se considera que la heterogeneidad patológica refl eja diferentes etapas o manifestaciones de la misma enfermedad. • Es una enfermedad no obstructiva con infiltración difusa acompañada de fibrosis, infiltrado de células mononucleares y título alto de uno o más autoanticuerpos. • Relacionado con síndrome de Sjogren, artritis reumatoide y diabetes mellitus tipo 1.
- 26. MANIFESTACIONES CLÍNICAS DE LA PANCREATITIS AUTOINMUNITARIA (AIP) • Síntomas leves, por lo general dolor abdominal, pero sin ataques frecuentes de pancreatitis, los cuales son raros • Presentación con ictericia obstructiva • Edema difuso y crecimiento del páncreas, sobre todo la cabeza y este último semeja al carcinoma pancreático • Estenosis irregular y difusa del conducto pancreático en la ERCP • Mayores concentraciones de gammaglobulinas séricas, sobre todo IgG4 • Presentación de otros autoanticuerpos (ANA) factor reumatoideo
- 27. • Puede presentarse con otras enfermedades autoinmunitarias, síndrome de Sjögren, PSC, UC, artritis reumatoide • Cambios en las vías biliares extrapancreáticas como estenosis del colédoco y de los conductos intrahepáticos • Ninguna calcifi cación o quiste en el páncreas • Las biopsias pancreáticas revelan fi brosis excesiva e infi ltración linfoplasmacítica • Los glucocorticoides son efi caces para aliviar los síntomas, disminuyendo el tamaño del páncreas e invirtiendo los cambios histopatológicos • Dos tercios de los pacientes presentan ictericia obstructiva o una “tumoración” en la cabeza del páncreas que semeja carcinoma
- 28. COMPLICACIONES DE LA PANCREATITIS CRÓNICA Toxicomanía Alteración en la tolerancia a la glucosa Gastroparesia Absorción defi ciente de cobalamina Retinopatía no diabética Derrames con alto contenido de amilasa Hemorragia gastrointestinal Ictericia Colangitis y/o cirrosis biliar Necrosis adiposa subcutánea Ostalgia Cáncer pancreático
- 29. La pancreatitis hereditaria es una enfermedad poco frecuente que se parece a la pancreatitis crónica, salvo por la temprana edad de comienzo y presencia de factores hereditarios (participa un gen autosómico dominante con penetrancia incompleta). Estos pacientes sufren ataques repetitivos de dolor abdominal intenso que dura días a semanas. En los ataques agudos puede haber aumento de los valores séricos de amilasa y lipasa, pero por lo común son normales. Los enfermos terminan por presentar calcifi cación del páncreas, diabetes mellitus y esteatorrea, y además tienen mayor incidencia de carcinoma pancreático (la incidencia acumulativa llega a 40% a los 70 años de edad). Tales pacientes suelen necesitar descompresión de conductos para aliviar el dolor. Las molestias abdominales en parientes de sujetos con pancreatitis hereditaria deben despertar la sospecha de una pancreatopatía.
- 33. MALFORMACIONES CONGENITAS Páncreas Dividido □ Incidencia del 3 al 10%. □ Fallo en la fusión de los sistemas de conductos fetales correspondientes a los esbozos pancreáticos dorsal y ventral FIGURA 19-2 Ácinos pancreáticos, que revelan la orientac ón radai de las células acinares exocrinas pirarrdaes. El citoplasma está dedicado a la síntesis y el empaquetamiento de ;as enzimas digestivas para su secreción hacia la luz central.
- 34. MALFORMACIONES CONGENITAS Páncreas Anular Stomach GafltXaoder Duotfanurn AMU y •— Jejunum Superior mesenteoc artery and vem □ Anillo de tejido pancreático normal □ Rodea por completo la segunda porción del duodeno.
- 35. MALFORMACIONES CONGENITAS Páncreas Ectópico Estómago Perdón anularte! pancreas Duodeno Tejido pancreático que ocupa una situación aberrante Estomago y duodeno, Situados en la submucosa Compuestos por acinos pancreáticos Hemorragia de la mucosa. *ADAM
- 36. MACROAMILASEMIA En la macroamilasemia, la amilasa circula en la sangre en una forma polimérica demasiado grande para ser excretada con facilidad por el riñón. El paciente con este trastorno tiene aumento de la amilasa sérica, decremento de la amilasa urinaria y una proporción Cam/Ccr inferior a 1%. La presencia de macroamilasa se puede demostrar por cromatografía sérica.
