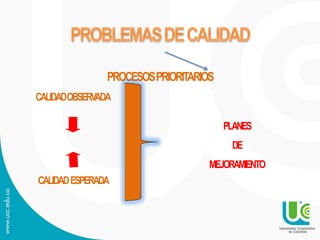
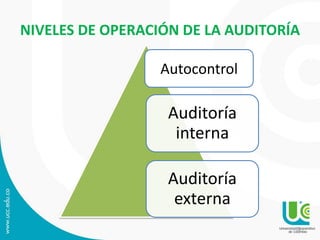
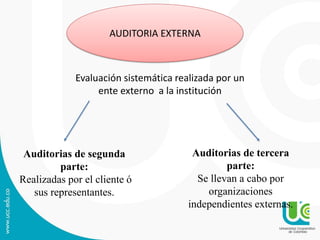
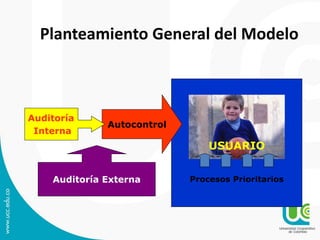
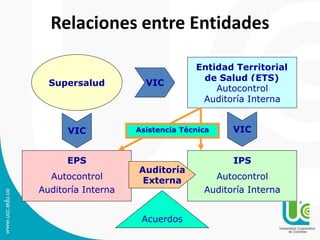
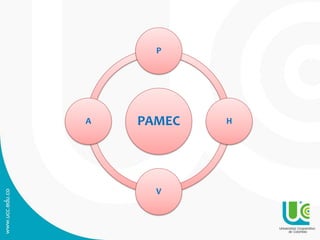
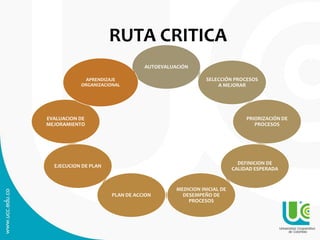
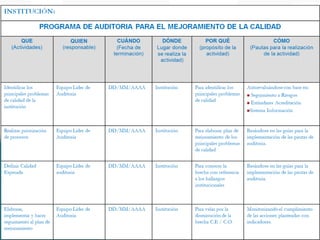
Este documento presenta una guía sobre auditoría para el mejoramiento de la calidad en salud. Explica conceptos clave como historia y objetivos de la auditoría, marco legal, tipos de auditoría y procesos de auditoría. Además, detalla los componentes y características del Programa de Auditoría para el Mejoramiento de la Calidad (PAMEC), el cual es el mecanismo para evaluar sistemáticamente la calidad observada respecto a la calidad esperada en la atención de salud.