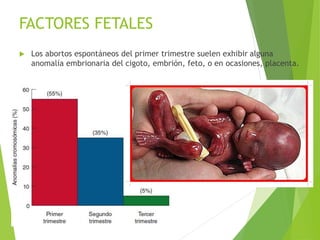
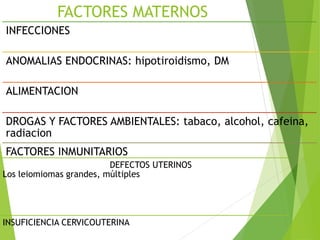
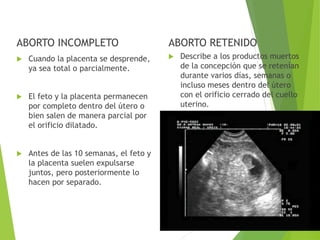
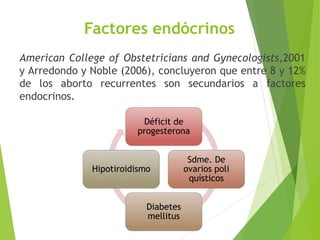
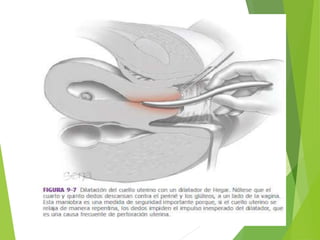
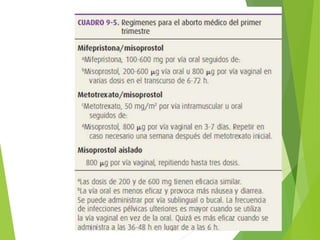
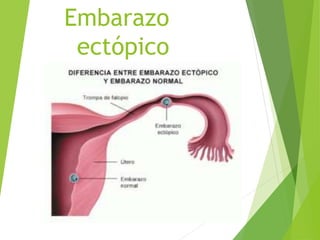
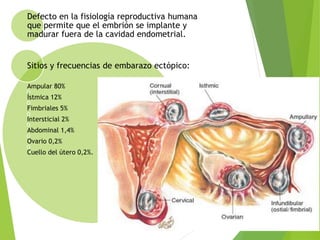
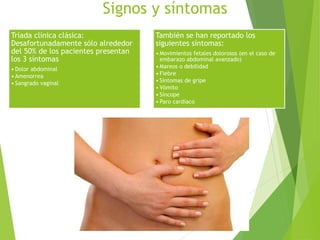
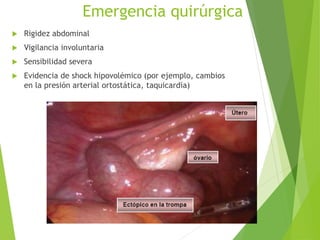
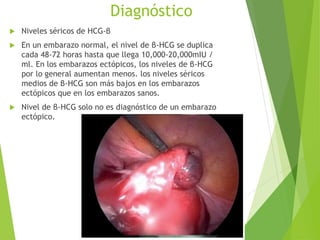
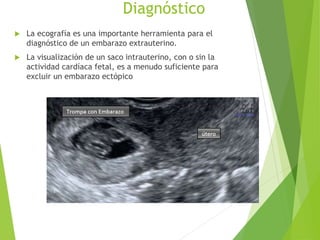
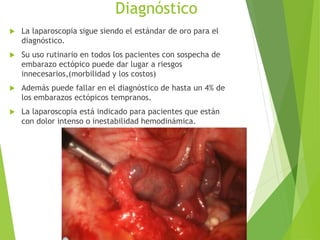
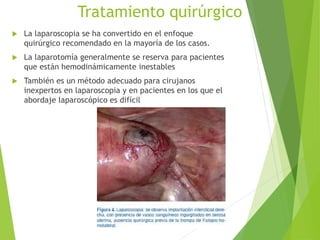
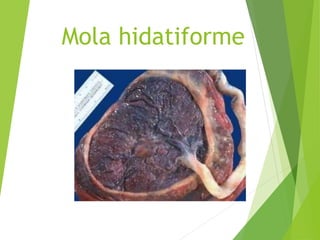
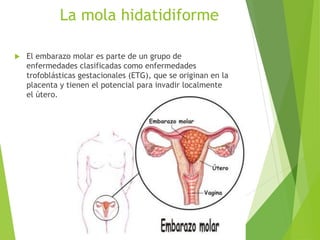
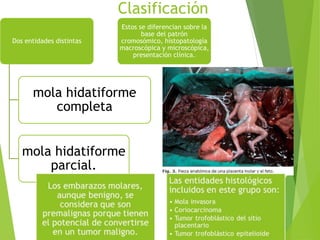
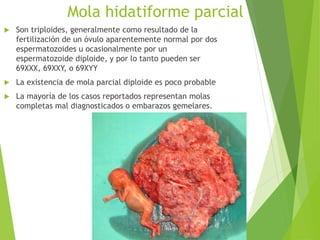
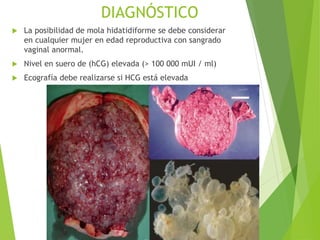
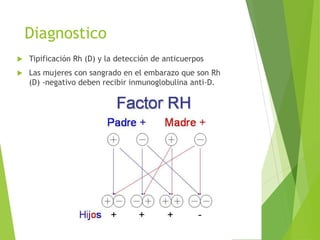
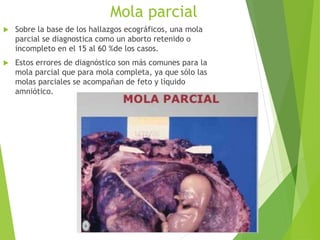
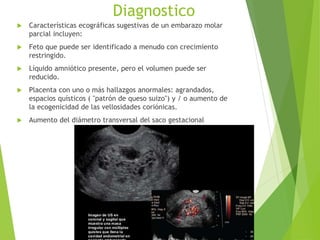
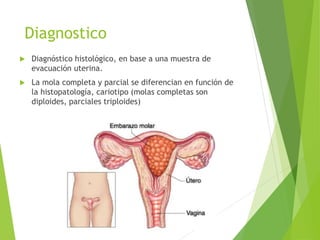
El documento proporciona información sobre el aborto espontáneo, ectópico y mola hidatiforme. Explica las causas, factores de riesgo, signos y síntomas, diagnóstico y tratamiento de cada uno. Describe los diferentes tipos de aborto espontáneo como amenaza de aborto, aborto inevitable, incompleto o retenido. Define la mola hidatiforme completa y parcial, y sus características clínicas asociadas a niveles altos de hCG.