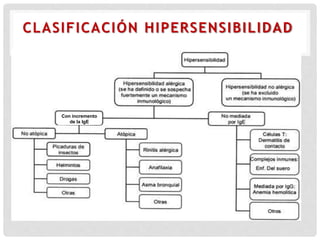
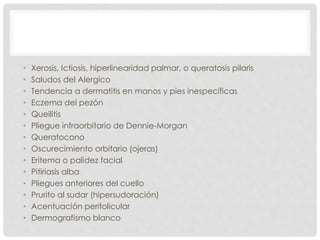
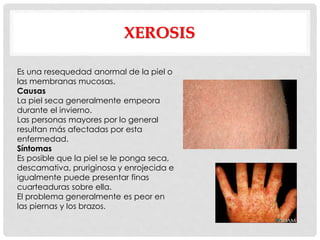
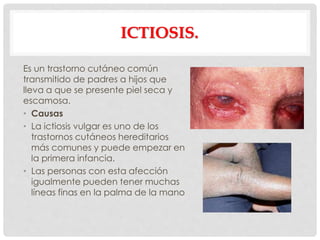
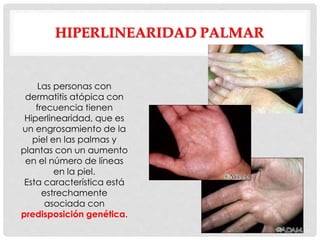
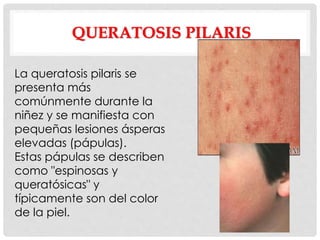
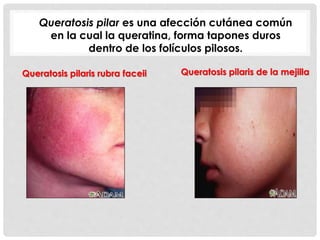
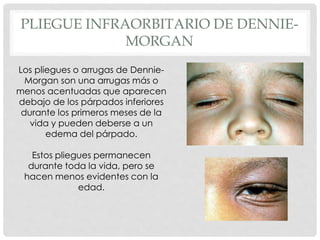
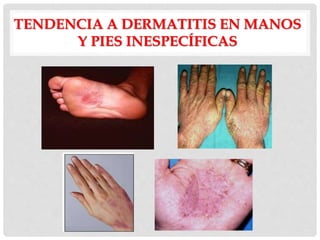
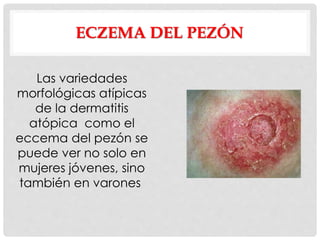
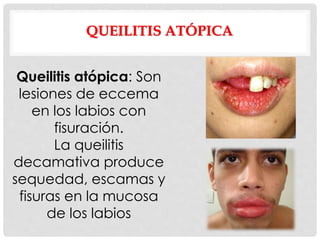
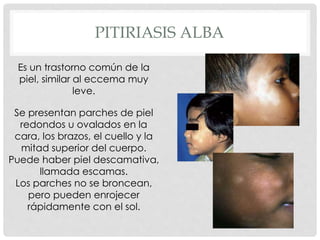
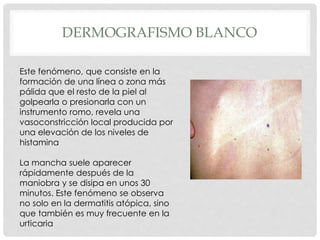
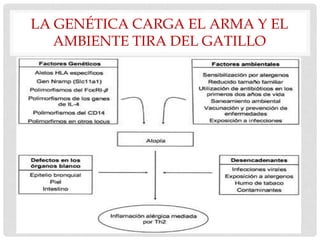
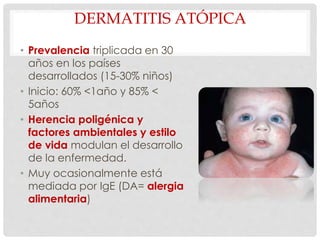
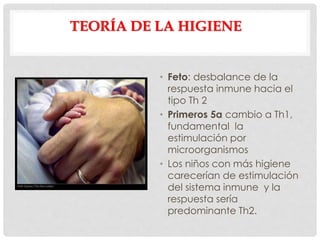
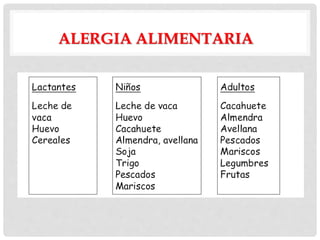
Este documento presenta información sobre la atopía y las enfermedades alérgicas. Define la atopía como una tendencia genética a desarrollar sensibilización e hipersensibilidad mediada por IgE ante alérgenos. Explica que la atopía se hereda y que los niños con padres atópicos tienen mayor riesgo de desarrollar alergias. También describe varios estigmas alérgicos y trastornos cutáneos asociados con la atopía, así como la epidemiología y clasificación de las principales enfermedades