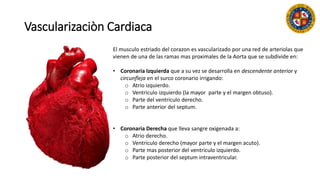
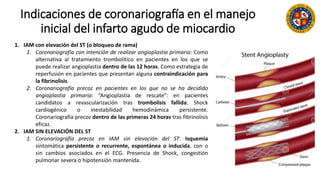
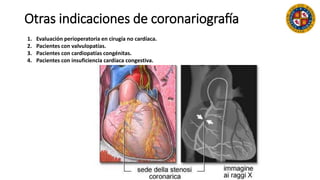
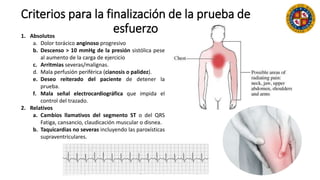
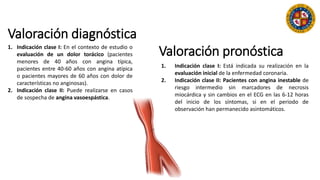
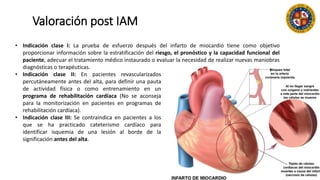
Este documento resume las indicaciones de coronariografía y prueba de esfuerzo. Detalla la vascularización cardiaca y describe la coronariografía como una técnica invasiva con fines diagnósticos y terapéuticos. Explica las indicaciones de coronariografía para angina estable e inestable, infarto agudo de miocardio, y otras condiciones. También describe la prueba de esfuerzo, sus contraindicaciones y criterios para finalizarla. Resalta su valor para la evaluación de enfermedad coronaria, pronóstico y estr