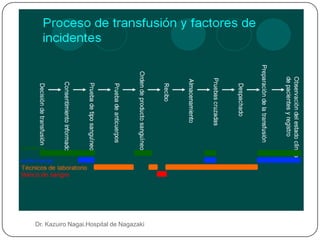
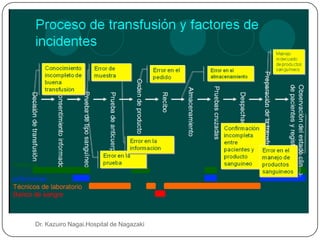
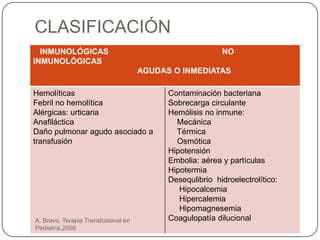
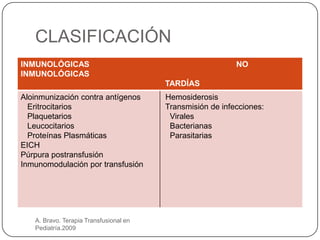
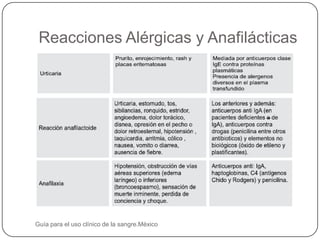
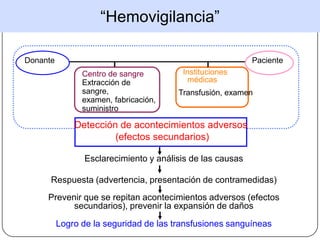
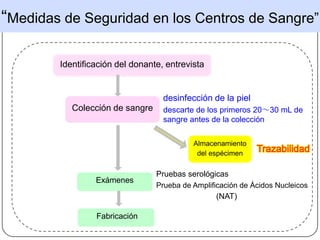
Este documento describe las principales reacciones transfusionales inmediatas desde una perspectiva clínica y de laboratorio. Describe las reacciones inmunológicas como la hemolítica aguda, la febril no hemolítica y las alérgicas, así como las no inmunológicas como la toxicidad por citrato, hipercalemia, hipotermia y sobrecarga circulatoria. Explica los mecanismos, signos clínicos, tratamiento y prevención de cada una para que el personal médico esté preparado para reconocer y