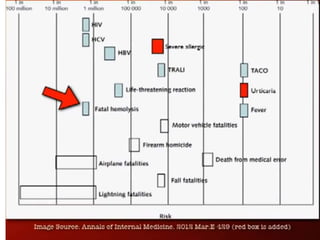
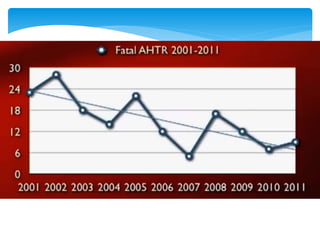
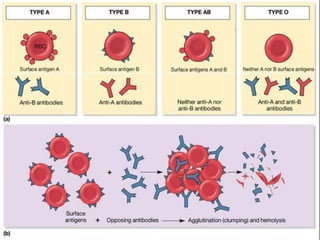
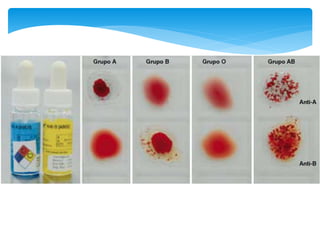
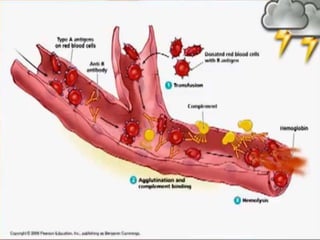
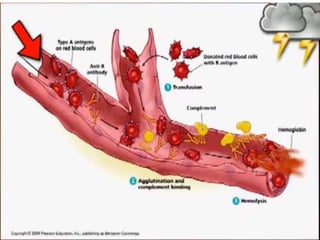
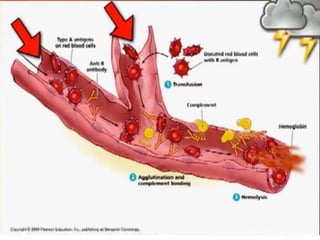
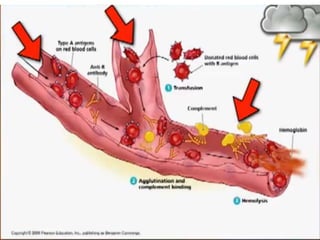
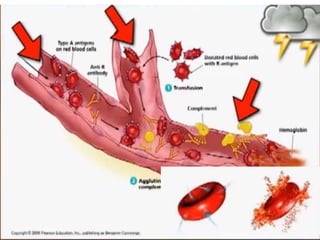
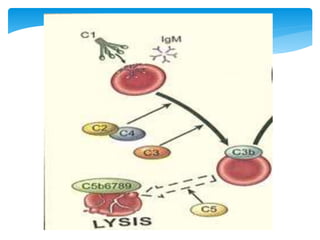
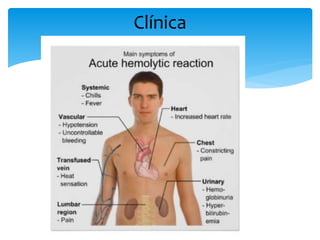
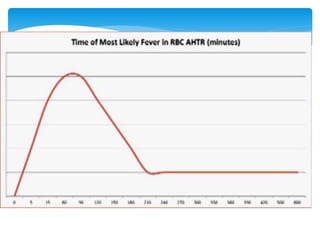
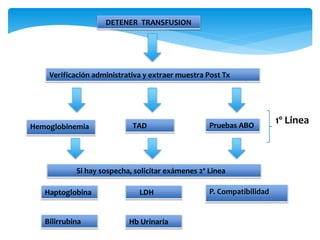
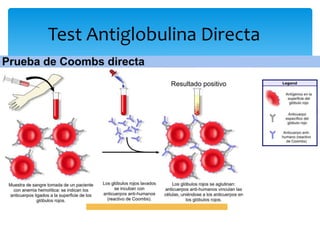
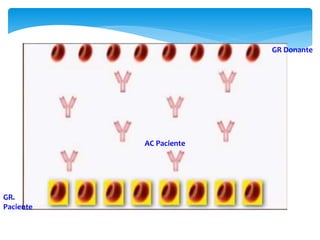
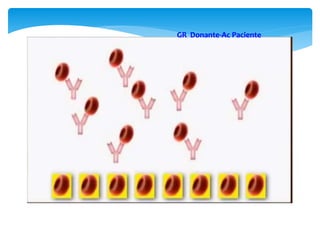
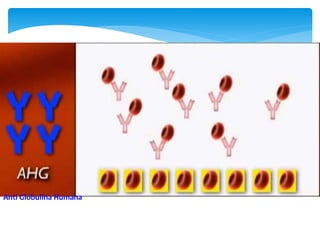
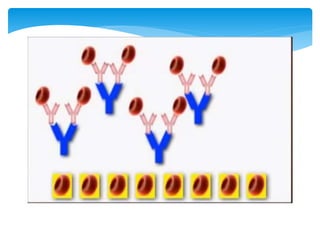
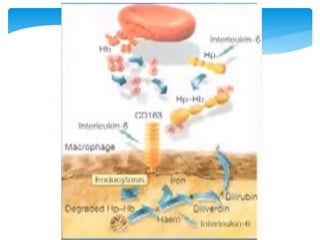
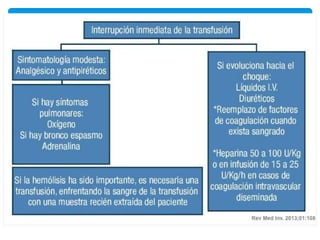
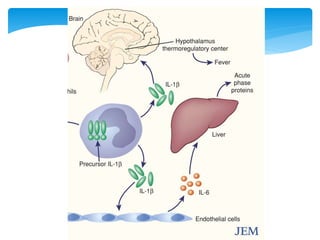
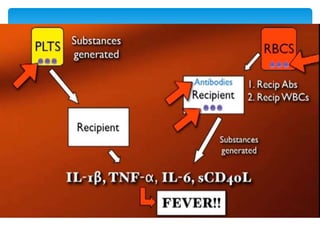
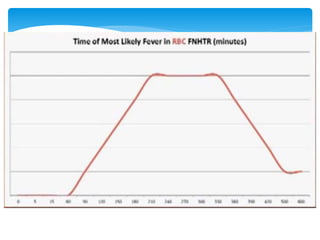
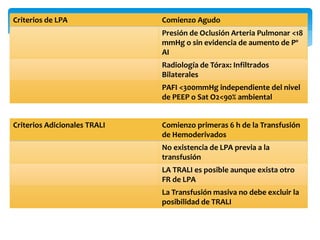
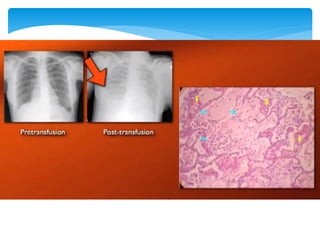
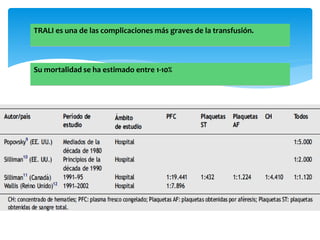
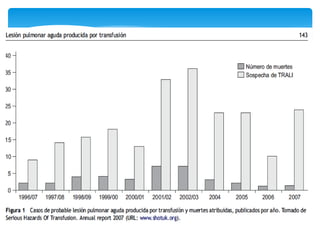
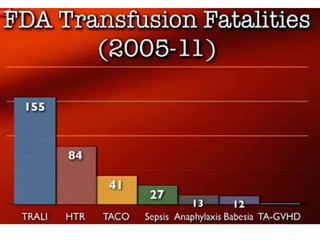
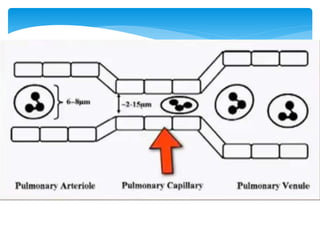
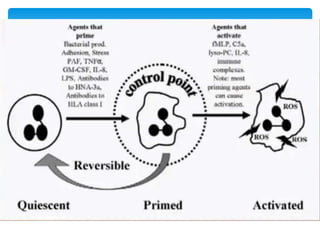
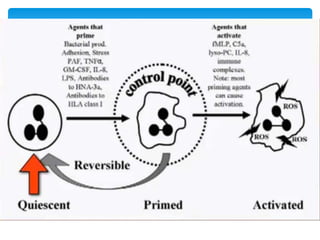
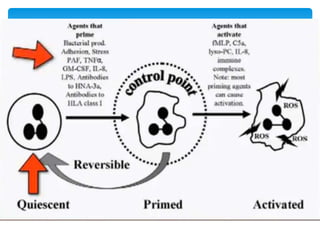
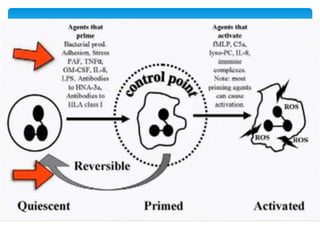
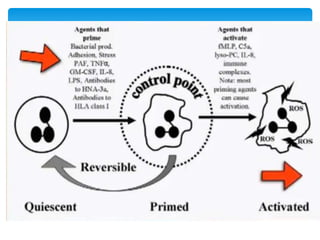
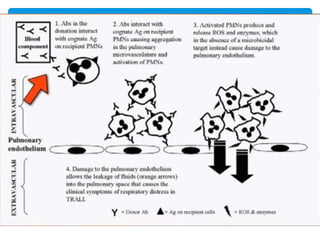
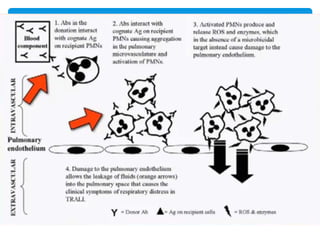
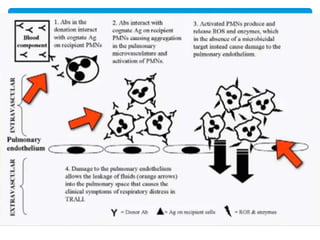
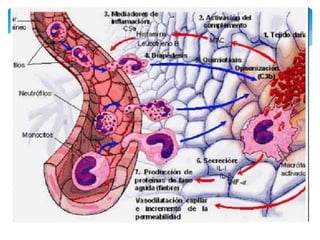
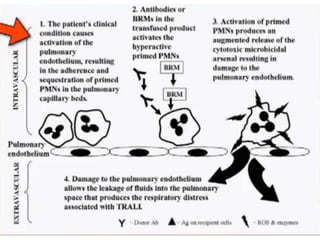
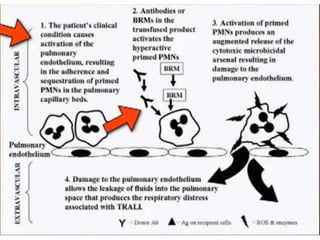
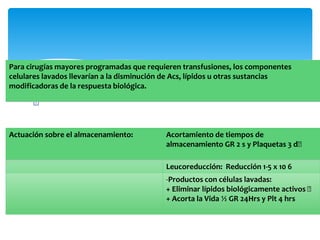
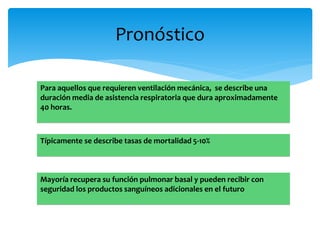
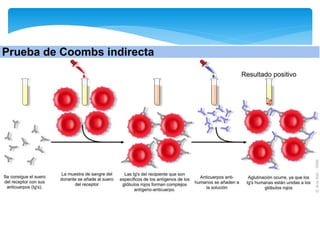
Este documento resume las reacciones transfusionales inmunes agudas. Describe la reacción hemolítica aguda, que puede ocurrir dentro de las primeras 24 horas posteriores a una transfusión debido a aloanticuerpos. También describe la epidemiología, etiología, fisiopatología, síntomas clínicos, pruebas de diagnóstico y tratamiento de esta reacción, así como otras reacciones como la no hemolítica febril y el síndrome de lesión pulmonar aguda relacionada con la transfusión